Fibrilação atrial
Fibrilação atrial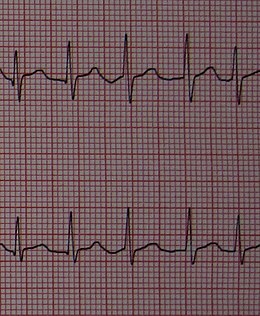 ACFA em V4 V5
ACFA em V4 V5
| Especialidade | Cardiologia |
|---|
| CISP - 2 | K 78 |
|---|---|
| ICD - 10 | I48 |
| CIM - 9 | 427,31 |
| OMIM | 611819 e 615770 613120, 611819 e 615770 |
| DiseasesDB | 1065 |
| MedlinePlus | 000184 |
| eMedicine | 151066 |
| eMedicine | med / 184 emerg / 46 |
| Malha | D001281 |
| Sintomas | ES PC DE Angina |
| Complicações | IC Stroke |
| Riscos | HA Valvular cardiopatias CMO CMNO congênita Tabac SAS |
| Diferencial | Outra arritmia |
| Tratamento | Controle de frequência ou ritmo |
| Medicamento | Metoprolol , Varfarina , disopiramida , dofetilida ( br ) , diltiazem , procainamida , ibutilida ( br ) , digoxina , deslanosido ( br ) , quinidina , digitoxina , atenolol , sotalol , propafenona ( en ) , o verapamil , o fondaparinux , atenolone ( br ) , clopidogrel , Dabigatran , edoxaban , Dabigatran etexilate ( d ) , amiodarona , dronedarona , Bisoprolol / Hidroclorotiazida ( d ) , rivaroxaban , carvedilol , apixaban , flecainida e ácido acetilsalicílico |
| Frequência | ~ 2,5% de países "desenvolvidos" |
| Paciente do Reino Unido | Atrial-fibrillation-pro |
A fibrilação atrial , também chamada de fibrilação atrial (freqüentemente abreviada como "FA") é a arritmia cardíaca mais comum . Faz parte dos distúrbios do ritmo supra-ventricular.
Corresponde a uma ação descoordenada das células do miocárdio atrial , causando contração rápida e irregular dos átrios do coração .
O termo fibrilação atrial é usado com frequência, mas desde 1998 o nome acadêmico é "fibrilação atrial", tendo os átrios sido renomeados para "átrios" na nova nomenclatura anatômica . Outros nomes também são encontrados: arritmia completa por fibrilação atrial ( AC / AF ou ACFA ) e às vezes taquiarritmia completa por fibrilação atrial ( TAC / AF ).
A fibrilação atrial às vezes é chamada de “arritmia”; entretanto, esse termo é sinônimo de "arritmia", um conceito mais amplo que, portanto, inclui a fibrilação atrial.
Epidemiologia
Devido ao seu rápido desenvolvimento, associado ao envelhecimento da população (pela sua forma não valvar), é por vezes considerada uma das maiores epidemias da terceira idade e do novo milénio (com, por exemplo, mais de 660.000 pessoas afetadas na França). Essa arritmia se tornou a mais comum encontrada na prática clínica. Sua incidência e prevalência aumentaram constantemente por várias décadas, junto com a obesidade (tão rápida e semelhante em frequência), e em parte por razões que ainda são mal compreendidas em 2020. Freqüentemente, não é muito sintomático em idosos e pode ser sub-detectado. É a fonte de uma "carga crescente sobre a morbidade e mortalidade cardiovascular"
Histórico
A fibrilação atrial foi descrita pela primeira vez em humanos em 1906 , após a observação de uma síndrome semelhante em animais, e isso sem o uso do eletrocardiograma , ferramenta diagnóstica que ainda não existe. Willem Einthoven , o inventor do eletrocardiograma, publicou o primeiro traço de fibrilação no mesmo ano. O caráter comum das síndromes inicialmente observadas foi reconhecido já em 1909 .
Terminologia
Falamos sobre fibrilação atrial:
- paroxística: duração menor que sete dias (geralmente 48 h ), terminando espontaneamente ou com cardioversão;
- persistente: com duração superior a sete dias, interrompida espontaneamente ou por cardioversão ;
- persistente prolongado: duração maior que um ano para a qual uma estratégia de controle do ritmo é considerada;
- permanente: se a arritmia for aceita e nenhuma outra tentativa for feita para interrompê-la.
- As formas paroxísticas ou persistentes podem ser recorrentes.
Epidemiologia
É o distúrbio do ritmo cardíaco mais comum, especialmente em adultos mais velhos.
A incidência e prevalência de FA aumenta dramaticamente com a idade:
- incidência: menos de "um novo caso por mil por ano" antes dos 40 anos , "cinco por mil por ano" em torno de sessenta (aumento maior que um fator de 5) e "quinze a vinte por mil por ano" após os 80 (incidência multiplicada por 20 entre 40 e 80 anos);
- prevalência: da ordem de 1% da população antes dos 60 anos e da ordem de 10% ou mais após os 80 (tendo em conta as respectivas longevidades dos homens / mulheres nesta última faixa etária). Em todo o mundo, a fibrilação atrial afeta mais de 33 milhões de pessoas (dados de 2010, com maior prevalência na América do Norte e menor na Ásia) e sua incidência tende a aumentar.
Fatores de risco
Várias patologias cardíacas podem estar associadas à ocorrência de fibrilação atrial:
- Aumento crônico da pressão arterial no átrio esquerdo, por exemplo, secundária a estenose mitral ou insuficiência mitral
- A pressão sanguínea
- A insuficiência cardíaca
- O infarto do miocárdio
- Após cirurgia cardíaca
Além das patologias cardíacas, buscaremos sistematicamente as circunstâncias patológicas, agudas ou crônicas, que favoreçam o aparecimento da síndrome: hipertireoidismo , embolia pulmonar , consumo agudo ou crônico de álcool, apnéia do sono, infecção aguda ( sepse ), anormalidades iônicas, etc. .
Tomar certos narcóticos ( cocaína e crack ), certos medicamentos (todos neuroestimulantes, simpaticomiméticos ), fazer tratamentos para resfriados, tomar teofilina (para asma) ou ácido zoledrônico (tratamento adjuvante), certos tipos de câncer ou osteoporose).
Sabe-se também que a presença de bloqueio atrioventricular de primeiro grau quadruplica o risco de desenvolvimento de fibrilação atrial.
Finalmente, existem fatores genéticos que predispõem à fibrilação atrial. Vários genes, independentemente daqueles que são directamente factores de patologias cardíacas, foram identificados como sendo factores de risco independentes para a fibrilação atrial: mutação no gene do péptido natriurético atrial, SCN5A gene, KCNH2 gene, MYL4 gene ou mutação de um locus da 4q25 do cromossoma .
O papel do tabagismo é discutido, com o risco aumentado de fibrilação atrial parecendo ser pequeno.
Por fim, os cardiologistas do esporte também estão cientes da existência de episódios de FA paroxística associada a um hábito de treinamento intenso e muito regular em endurance (ciclistas, corredores de maratona, esquiadores cross-country, etc.). Este contexto particular multiplicaria o risco de FA espontânea por dois ou três:
- o risco de FA idiopática de fato parece estar correlacionado com o aumento do diâmetro e do volume do átrio esquerdo (aqui abreviado como GO), alterações funcionais próprias ligadas à sobrecarga crônica do GO devido ao treinamento intenso e regular;
- o descondicionamento progressivo, ou seja, a exigência de uma prática física regular de resistência muito limitada em intensidade, poderia (hipótese controversa) reduzir gradativamente esse risco segundo alguns autores;
- várias observações clínicas sugerem que certos episódios de FA paroxística, em particular aqueles que afetam indivíduos supercondicionados em resistência aeróbica, podem paradoxalmente ser tratados por exercícios físicos de intensidade e duração adequadas.
Fisiopatologia
Normais resultados de contracção cardíaca a partir de uma despolarização cíclico (inversão da polaridade eléctrica da célula de membrana ) de um grupo de células localizadas ao nível da parte superior do átrio direito e constituindo o nó sinusal (ou sino-auricular nó - NSA) . Essa despolarização se espalha muito rapidamente (em menos de um décimo de segundo), de cima para baixo e passo a passo, por todas as células dos dois átrios, desencadeando sua contração quase sincrônica, bem como na direção do nó. atrioventricular (NAV). A ativação de NAV por potenciais de ação do átrio irá, por sua vez, desencadear a contração de ambos os ventrículos, mas de uma forma ligeiramente retardada em relação aos átrios. Recorde-se que a contração dos átrios permite um enchimento adicional dos ventrículos (da ordem de 20 a 30% dependendo da idade do sujeito), imediatamente antes da sístole: é a chamada fase de enchimento ativo .
Durante a fase de iniciação da fibrilação atrial (FA), retro-loops da corrente de despolarização (os chamados circuitos de reentrada ) aparecem, que irão re-excitar as fibras musculares iniciais que emergem de seu período refratário, gerando então ativação elétrica inadequada e dessincronizada de essas fibras. A generalização desse mecanismo para todo o tecido atrial levará então à fibrilação dos átrios. A ativação do NAV por trens de potenciais de ação dessincronizados ocorrerá então de forma anárquica, o NAV então transmitindo aos ventrículos uma onda de despolarização (via o feixe de His ) de frequência muito irregular e na maioria das vezes anormalmente rápida (mas nem sempre): este é o fenômeno clássico da taquiarritmia . Nesse fenômeno de iniciação da FA, também incriminamos a intervenção dos chamados focos ectópicos, centros de hiperexcitabilidade com uma frequência de descarga muito rápida. Esses focos ectópicos podem estar localizados em muitos locais diferentes dos átrios, mas principalmente ao nível das aberturas das veias pulmonares no átrio esquerdo. Esses dois tipos de mecanismos poderiam atuar de forma mais ou menos sinérgica no fenômeno desencadeador da fibrilação. Finalmente, uma anomalia primária ou secundária - isto é, uma doença aguda ou crônica, por exemplo - das fibras dos átrios, então caracterizada por um encurtamento patológico de seu período refratário, irá acentuar ainda mais o mecanismo de reentrada descrito acima. A este respeito, foi demonstrado por numerosos autores que, em caso de fibrilação atrial permanente, o período refratário das fibras atriais "naturalmente" tende a encurtar gradativamente, remodelação tecidual permanente que por si só contribuirá para a sustentabilidade da a fibra atrial, estado de fibrilação. A vocação natural do AF é, portanto, reforçar-se numa espécie de "círculo vicioso". Diz-se que "FA causa FA", de forma que se o tratamento médico não conseguir reduzir rapidamente o estado de fibrilação (por tratamento medicamentoso), após certo período de tempo torna - se difícil a cardioversão , quaisquer que sejam as consequências. Elétricas ou farmacológicas meios usados.
Este desaparecimento da sincronização da contração das fibras musculares atriais tem dois tipos de consequências ou riscos:
- consequências hemodinâmicas: os átrios tornar-se-ão mecanicamente ineficazes: já não se contraem (perda da sístole fisiológica); ocorre, portanto, o desaparecimento do enchimento ventricular ativo no final da sístole, resultando em uma diminuição mecânica do débito ventricular e, portanto, do débito cardíaco . Além disso, devido à taquicardia mais frequentemente associada à fibrilação atrial, o enchimento passivo dos ventrículos durante a diástole também será limitado pela redução significativa da duração diastólica;
- riscos embólicos: a ausência de contração atrial favorece uma certa estagnação do sangue nos átrios, um estado de estase sanguínea que é conhecido por promover o aparecimento de trombos (ou trombos) por fenômeno de coagulação espontânea (ao nível da aurícula esquerda em especial). Na presença de FA, e desde que não seja realizada cardioversão, é aconselhável administrar tratamento anticoagulante heparínico (na forma aguda) ou na forma de antivitamina K (AVK) para FA permanente irredutível. Se os anticoagulantes forem contra-indicados, o tratamento com agentes antiplaquetários pode constituir uma solução alternativa para o tratamento da FA permanente (ver detalhes abaixo na seção “Tratamento”).
| Condução | ||
Ritmo sinusal 
|
Fibrilação atrial 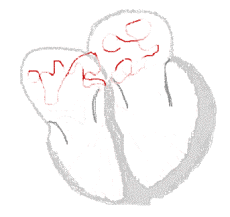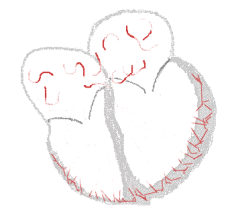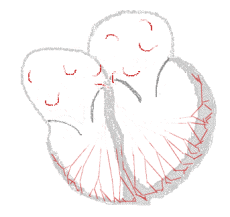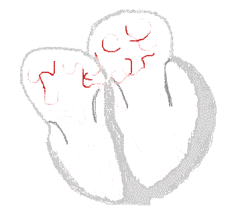
|
|
A ocorrência de um estado de fibrilação atrial é geralmente favorecida:
- quando o átrio esquerdo está dilatado (diâmetro maior que 5 cm na ultrassonografia);
- quando as fibras atriais estão sujeitas a um aumento permanente no nível de tiroxina ou de catecolaminas .
Durante a fibrilação atrial, a frequência atrial pode chegar a 300 batimentos por minuto. Devido à presença do nó atrioventricular , todo o sinal elétrico atrial é filtrado, resultando em uma limitação acentuada da frequência cardíaca ventricular basal. O ventrículo bate então com uma frequência muito inferior à dos átrios, embora permaneça bastante rápido, permitindo geralmente, graças ao tratamento medicamentoso associado, uma boa tolerância do doente à patologia (em particular em repouso).
Diagnóstico
Sintomas
O paciente pode estar completamente assintomático e a fibrilação descoberta durante um eletrocardiograma de rotina ou realizada por algum outro motivo.
- As palpitações às vezes são sentidas pelo paciente como sendo imperceptíveis, mas às vezes como muito irregulares.
- O paciente pode queixar-se de fadiga ( astenia ), mal-estar ( desmaios ), falta de ar ( dispneia ), sensação de desmaio em alguns casos.
- Por fim, pode queixar-se de dores no peito , em particular no caso de angina funcional.
- O questionário procura um déficit neurológico transitório ( ataque isquêmico transitório ) ou crônico ( acidente vascular cerebral ), um sinal de uma complicação grave e urgente de fibrilação atrial.
Exame físico
- O batimento cardíaco é irregular, mais ou menos rápido. A frequência cardíaca deve, neste caso, ser estimada por ausculta cardíaca e não medindo apenas o pulso . Caso contrário, o valor encontrado pode estar errado por subestimação.
- Procuramos rotineiramente sinais de insuficiência cardíaca .
- Por fim, procuramos indícios a favor de uma causa particular: hipertensão , sopro cardíaco , sinais de hipertireoidismo , embolia pulmonar , pericardite (fricção pericárdica) ...
Testes adicionais
ECGEste exame é necessário para fazer o diagnóstico. Notamos a ausência de atividade atrial organizada com desaparecimento das ondas P em favor da tremulação da linha isoelétrica. A frequência ventricular (QRS) é irregular. QRS são bons (exceto bloqueio de ramo de feixe pré-existente). O eletrocardiograma também permite, em alguns casos, apontar para certas causas.
O diagnóstico às vezes é menos fácil, pois um estudo de 2007 mostra que o software computadorizado de interpretação de ECG ignora esse diagnóstico em quase 20% dos casos.
O diagnóstico também pode ser feito em um registro eletrocardiográfico prolongado ( holter cardíaco ).
A aparência às vezes pode ser confundida com a de flutter atrial ou taquicardia atrial , especialmente se a condução atrioventricular for irregular. Se a arritmia for rápida e regular, a linha isoelétrica não é visível e um diagnóstico de taquicardia juncional pode, portanto, ser feito por engano. É então importante ter um traço de duração suficiente para desmascarar as irregularidades que sinalizam a fibrilação. Nos raros casos contenciosos, a injeção de trifosfato de adenosina permite o bloqueio temporário do nó atrioventricular, permitindo desmascarar as oscilações irregulares da linha de base, indicando fibrilação atrial.
EcocardiografiaA ecocardiografia permite visualizar o coração e suas cavidades pela técnica ultrassônica. Assim, é possível encontrar a causa de uma arritmia e avaliar seu impacto no músculo cardíaco:
- estudo das válvulas cardíacas , pesquisa de anormalidades da válvula mitral que possam apontar a causa da arritmia;
- estudo das câmaras cardíacas: pesquisa de hipertrofia ventricular esquerda (HVE), trombo de átrio esquerdo, dilatação atrial, esta última possivelmente sendo a causa da arritmia, mas também a consequência dela, principalmente se for antiga;
- características da insuficiência cardíaca (sistólica ou diastólica), se houver.
Pelo menos :
- avaliação biológica padrão, que compreende uma avaliação de coagulação , sendo provável que um tratamento anticoagulante seja prescrito;
- Teste de TSH para hipertireoidismo .
Exames adicionais a serem feitos conforme necessário:
- radiografia de tórax para avaliar o tamanho do coração e procurar sobrecarga vascular indicativa de insuficiência cardíaca ;
- Holter cardíaco (registro de ECG de 24 horas) se a arritmia for paroxística.
- Telemetria (registro contínuo de ECG durante a hospitalização)
Evolução e complicações
A fibrilação atrial geralmente é controlada com tratamento adequado. No entanto, sua tendência "natural" é evoluir para a cronicidade: de paroxística tornando-se progressivamente persistente, depois permanente. Essa condição crônica é potencialmente a fonte de múltiplas complicações possíveis, levando a uma maior taxa de mortalidade.
- aumento da mortalidade cardiovascular (risco multiplicado por 2 em média) e da mortalidade geral;
- Acidentes tromboembólicos: o risco de acidente vascular encefálico é, em particular, multiplicado por 5 na ausência de um tratamento anticoagulante ou antiagregante adequado. Esse risco pode ser estimado sistematicamente pelo cálculo de um escore de risco embólico ;
- insuficiência cardíaca por "cardiomiopatia rítmica";
- Doença rítmica do átrio ('doença sinusal'): disfunção do nó sinusal que se caracteriza pela alternância de episódios iterativos de bradicardia (transição para ritmo ventricular lento) ou, pelo contrário, fibrilação paroxística, FA paroxística que pode se tornar permanente prazo.
- complicações iatrogênicas (secundárias a tratamentos medicamentosos ou médico-cirúrgicos);
- no caso particular (e muito raro) da síndrome de Wolff-Parkinson-White : um episódio de fibrilação atrial de condução rápida paroxística expõe um grande risco de fibrilação ventricular e, portanto, morte súbita .
O prognóstico das formas paroxísticas e não paroxísticas permanece debatido: as recomendações americanas estipulam que o risco de tromboembolismo é idêntico nas duas formas, mas alguns dados mostram o caráter mais pejorativo das formas não paroxísticas.
Tratamento da fibrilação atrial
Tem sido objeto de várias publicações de recomendações : a última versão europeia data de 2020 e as americanas, de 2014, com atualização em 2019.
A exclusão de certos estimulantes (álcool e cafeína) muitas vezes pode ajudar a afastar as convulsões paroxísticas. A dieta mediterrânea combinada com a suplementação de azeite pode reduzir o risco de ocorrência desse distúrbio rítmico. O tratamento médico é baseado em vários pontos:
- redução da fibrilação (droga ou cardioversão), ou seja, para obter o retorno ao ritmo sinusal normal;
- reduzir o risco de recorrência;
- diminuir a freqüência cardíaca durante a arritmia, permitindo melhor tolerância desta;
- prevenção de complicações embólicas especialmente.
Redução da fibrilação
Consiste no retorno ao chamado ritmo sinusal normal . Também é chamada de cardioversão .
Pode ser conseguido pela administração de medicamentos ou por choque elétrico externo . No caso de fibrilação atrial com duração inferior a 48 horas, pode-se tentar imediatamente, sem precauções especiais. Se a data de início for desconhecida ou anterior, deve ser precedido por um tratamento anticoagulante eficaz por pelo menos 3 semanas, ou após ultrassonografia transesofágica de controle para verificar a ausência de trombo formado nos átrios.
A cardioversão parece ainda mais lucrativa do ponto de vista médico, pois a fibrilação é recente, com menos de seis meses. O risco de recorrência de FA a curto prazo parece ser ainda mais limitado porque o estado de fibrilação foi muito curto e controlado desde o início, uma vez que não houve tentativas anteriores repetidas e malsucedidas de redução e, claro, não há noção de um condição cardíaca patológica já antiga.
A redução da droga pode ser alcançada pela administração de drogas antiarrítmicas , como amiodarona ou flecainida , por via oral ou intravenosa. Em alguns casos, essa redução pode ser feita pelo próprio paciente em regime ambulatorial (sem internação), por via oral de dose única de antiarrítmico no início dos sintomas ( abordagem comprimido no bolso ).
A redução elétrica ( desfibrilação ) é feita sob anestesia geral breve, aplicando um choque elétrico de curta duração no tórax do paciente. Não deve haver overdose de digitálicos possivelmente prescritos durante a realização do choque.
Manter o ritmo sinusal
Após a redução, é realizada pela prescrição de antiarrítmicos por via oral (exemplos de moléculas que podem ser utilizadas: amiodarona , dronedarona , propafenona , disopiramida , sotalol ( beta-bloqueador com efeito estabilizador de membrana - ASM), flecainida e quinidina ). No entanto, a taxa de recorrência permanece alta.
A prescrição de tratamento com antiarrítmicos não é obrigatória se for um primeiro surto, de resolução rápida, com tolerância correta e ausência de cardiopatia de base.
A perda de peso (em obesos) pode reduzir substancialmente o risco de recorrência. Da mesma forma, o exercício físico ajuda a estabilizar o ritmo.
Controle de freqüência cardíaca
Quando as tentativas de redução não têm sucesso, ou há uma contra-indicação para a redução, a freqüência cardíaca será reduzida a fim de evitar o aparecimento de sintomas debilitantes e baixa tolerância. Simplesmente desacelerar a arritmia seria mais eficaz, em termos de internação e mortalidade, do que tentar regular o ritmo ou evitar a recorrência do distúrbio rítmico. Da mesma forma, em caso de insuficiência cardíaca , uma atitude agressiva com o objetivo de reduzir a fibrilação e manter o ritmo sinusal por meios medicinais não parece ser superior em termos de morbimortalidade e evolução ao longo do tempo no que diz respeito a uma atitude de conteúdo para abrandar e controlar a freqüência cardíaca.
Podem ser usados medicamentos como bloqueadores beta , bloqueadores dos canais de cálcio bradicárdicos ( diltiazem e verapamil ), bem como digoxina - e, em menor extensão , amiodarona , devido aos seus múltiplos efeitos colaterais de longo prazo.
O objetivo é manter a frequência cardíaca em repouso abaixo de 80 batimentos por minuto, mas um controle menos estrito (frequência em repouso inferior a 110 / min) parece ser igualmente eficaz.
Em caso de falha, é possível conseguir uma "desconexão" entre os átrios e os ventrículos cardíacos por uma técnica de radiofrequência que destruirá o feixe de His . Este método requer a colocação de um marcapasso permanente.
Prevenção da formação de trombo no átrio
Quando o tratamento anticoagulante é iniciado como parte da prevenção de acidentes tromboembólicos cerebrais, não é necessário organizar um relé com heparina ( heparina não fracionada ), ao contrário do tratamento da doença tromboembólica venosa ( flebite ou embolia pulmonar ).
Como regra geral, a terapia anticoagulante é continuada por pelo menos 1 mês após a redução e então interrompida se a arritmia tiver remitido e houver uma alta probabilidade de que não volte a ocorrer.
Se a arritmia persistir ou se a manutenção do ritmo sinusal parecer incerta (fibrilação atrial paroxística), a manutenção da anticoagulação deve ser discutida de acordo com o risco estimado de complicação tromboembólica . Em 2001, foi criado o escore CHADS2 para esse fim , iniciais para "Insuficiência cardíaca" (insuficiência cardíaca), "Hipertensão", "Idade" (acima de 75 anos), "Diabetes" e "AVC" (história de acidente vascular cerebral. -Cerebral ) A presença de cada item conta como um ponto, exceto o último (acidente neurológico), contando como dois pontos (explicando o “2” no nome da pontuação). Essa pontuação está correlacionada com o risco de complicações trombóticas. Esse escore foi concluído em 2010, denominado CHA2DS2-VASc , contemplando outros critérios: sexo feminino, presença de doença vascular e idade intermediária (entre 65-75 anos). Na prática, uma pontuação de 1 ou 0 indica uma pontuação baixa e a ausência da necessidade de tratamento anticoagulante. Em caso de doença valvar mitral significativa ( estenose mitral ou insuficiência mitral ), o risco trombótico é alto, independentemente do escore CHADS2, e o tratamento anticoagulante é indicado. O risco também varia em função do tipo de fibrilação: é mais importante se esta for permanente ou persistente do que se for apenas paroxística. Da mesma forma, não está claro se o risco aumenta além de um limiar ("carga de fibrilação atrial") ou se esse aumento no risco é contínuo com a duração da arritmia.
Em alguns casos, o risco do tratamento anticoagulante parece ser maior do que o benefício esperado; prefere-se então usar agentes antiplaquetários : essencialmente aspirina . A última molécula demonstrou alguma eficácia na prevenção de acidentes embólicos, mas em um grau significativamente menor do que o tratamento anticoagulante. A adição de clopidogrel reduz significativamente o risco vascular, mas aumenta o risco de sangramento.
O ximelagatran , um inibidor da trombina , seria pelo menos tão eficaz quanto a vitamina K, mas seu desenvolvimento foi interrompido devido a efeitos colaterais no fígado. Outra molécula do mesmo tipo, a dabigatrana , parece promissora com eficácia pelo menos comparável às antivitaminas K e menor risco de sangramento. Outras moléculas da classe dos inibidores do fator Xa , como a rivaroxabana e a apixabana, apresentam resultados equivalentes. Esses medicamentos têm a vantagem de não exigir o monitoramento regular do INR por meio de repetidas amostras de sangue. Suas desvantagens são a ausência de um antídoto (mas estão sendo desenvolvidos) em caso de sangramento (mas a meia-vida curta das moléculas consideradas em princípio limita esse risco), bem como seu custo não desprezível.
Um dos principais problemas desse tipo de tratamento, seja ele qual for, é a estimativa empírica do risco de sangramento. Pode ser ajudado pelo cálculo de uma pontuação HAS-BLED com base em vários critérios: hipertensão arterial não controlada (1), insuficiência renal (1) ou hepática (1), história de acidente vascular cerebral (1), história de sangramento (1), INR instável (1), idade acima de 65 anos, consumo de drogas (1) ou álcool (1). Esta pontuação é 9. É um acrônimo para “ Hipertensão, Função renal ou hepática anormal, AVC, Sangramento, INR lábil, Idoso, Drogas ou álcool ” . Deve-se notar, entretanto, que certos critérios de risco hemorrágico são iguais aos do risco de acidente embólico. Um escore HAS-BLED alto não contra -indica a prescrição de AVK, tudo depende da relação risco-benefício. Pacientes com pontuação alta no HAS-BLED devem ser monitorados mais de perto se estiverem sendo tratados.
Uma alternativa, em caso de contra-indicação aos anticoagulantes, é o fechamento da aurícula esquerda , pequena bolsa no fundo de saco do átrio esquerdo onde mais freqüentemente se formam os trombos . Essa técnica é realizada por cateterismo transeptal (passagem para o átrio esquerdo pelo cruzamento do septo interatrial), sob fluoroscopia e controle por ultrassom transesofágico em paciente sob anestesia geral. Leva à instalação de um dispositivo que permite a oclusão da orelha. Fornece resultados equivalentes aos antivitaminas K.
Tratamento da causa
Se uma causa foi determinada, tratá-la, quando possível, costuma ser a maneira mais fácil de tratar permanentemente a arritmia: tratamento de hipertireoidismo , cirurgia de válvula, etc.
Técnicas ablativas
A maioria das fibrilações atriais origina-se de focos de ativação localizados ao nível da chegada das veias pulmonares ao átrio esquerdo: o isolamento elétrico das veias pulmonares por via endocavitária (ablação por radiofrequência) permite reduzir de forma muito apreciável o risco de recorrência em comparação com o tratamento antiarrítmico convencional e tem sido praticado desde o final da década de 1990 . No entanto, esta é uma técnica longa e complexa (requer a passagem de um cateter especial para o átrio esquerdo passando pelo septo interatrial: cateterização transseptal), com risco de um pouco mais de complicações. Em 5% com, principalmente, estreitamento das veias pulmonares e derrames pericárdicos compressivos ( tamponamento ). O risco embólico permanece controverso após o procedimento e geralmente é recomendado continuar com os anticoagulantes por alguns meses. Por fim, a recorrência da arritmia é uma eventualidade frequente, mesmo a longo prazo, podendo levar a uma nova intervenção. Portanto, não é possível, nessas condições, falar em "cura" .
Essas técnicas são atualmente usadas principalmente no caso de fibrilação atrial recorrente que é mal tolerada apesar do tratamento antiarrítmico ideal. No entanto, eles podem ser discutidos como uma opção de primeira linha em certos casos (AC / AF paroxística em corações saudáveis, especialmente em esportes, ou cardiomiopatia rítmica). Seu uso na insuficiência cardíaca parece ser mais interessante para o conforto dos pacientes em questão.
Notas e referências
- http://www.sfcardio.fr/seignement/cardiologues-en-formation/documents-de-travail/cardiologie/ p. 168
- " Você sabia que a fibrilação atrial (FA) é uma epidemia emergente do novo milênio?" » , Sobre Cardiologia Prática ,19 de setembro de 2019(acessado em 14 de outubro de 2020 )
- " Fibrilação atrial: a epidemia do século? » , Sobre Cardiologia Prática ,28 de março de 2017(acessado em 14 de outubro de 2020 )
- Henri Kulbertus e Patrizio Lancellotti , “ A fibrilação atrial: uma epidemia da terceira idade? » , Na Revue Médicale de Liège ,2014( ISSN 0370-629X , acessado em 14 de outubro de 2020 )
- J.-M. Davy e F. Roubille , " Atrial fibrillation in 2010: a crescente peso na morbidez e mortalidade cardiovascular " , em Annales de Cardiologie et d'Angéiologie ,dezembro de 2010( DOI 10.1016 / S0003-3928 (10) 70002-0 , acessado em 14 de outubro de 2020 ) , S4 - S13
- Cushny AR, Edmunds CW, Irregularidade paroxística do coração e fibrilação auricular , In: Bulloch W, ed. Estudos em patologia. Aberdeen, Escócia: University of Aberdeen, 1906: 95-110
- Einthoven W. O telecardiograma. Arch Int Physiol 1906; 4: 132-164
- Lewis T, fibrilação auricular: uma condição clínica comum , BMJ, 1909; 2: 1528-1528
- Kirchof P, Benussi S et al. "Diretrizes da ESC 2016 para o gerenciamento da fibrilação atrial desenvolvidas em colaboração com a EACTS" Eur Heart J. 2016. doi: 10.1093 / eurheartj / ehw210. Próximo.
- (in) Furberg CD, Psaty BM, Manolio TA, Gardin JM, Smith VE Rautaharju PM Prevalence of atrial fibrillation in idosos (the Cardiovascular Health Study) , Am J Cardiol 1994; 74: 236-241
- (en) Miyasaka Y, Barnes ME, Gersh BJ et al. Tendências seculares na incidência de fibrilação atrial em Olmsted County, Minnesota, 1980 a 2000, e implicações nas projeções para prevalência futura , Circulation, 2006; 114: 119-125
- (pt) Chugh SS Havmoeller R, K. Narayana et al. Epidemiologia mundial da fibrilação atrial: a Global Burden of Disease 2010 Study Circulation . 2014; 129: 837–847
- Larsson SC, Drca N, Wolk A, Consumo de álcool e risco de fibrilação atrial: um estudo prospectivo e meta-análise de dose-resposta , J Am Coll Cardiol, 2014; 64: 281-289
- Kunal Pradip Verma e Michael Wong , " Atrial fibrillation " , Australian Journal of General Practice , vol. 48, n o 10,outubro de 2019, p. 694-699 ( ISSN 2208-7958 , PMID 31569325 , DOI 10.31128 / AJGP-12-18-4787 , ler online , acessado em 14 de novembro de 2020 )
- (en) Cheng S, Keyes MJ, Larson MG , et al. “ Resultados de longo prazo em indivíduos com intervalo PR prolongado ou bloqueio atrioventricular de primeiro grau ” JAMA , 2009; 301: 2571–7
- (em) Fox CS, Parise H, D'Agostino RB Sr et al. “ Fibrilação atrial parental como fator de risco para fibrilação atrial na prole ” JAMA . 2004; 291: 2851-2855.
- (en) Hodgson-Zingman DM, Karst ML, Zingman LV et al. Mutação de frameshift do peptídeo natriurético atrial em fibrilação atrial familiar , N Engl J Med, 2008; 359: 158-165
- Olson TM, Michels VV, Ballew JD et al. Mutações do canal de sódio e suscetibilidade à insuficiência cardíaca e fibrilação atrial , JAMA, 2005; 293: 447-454.
- Sinner MF, Pfeufer A, Akyol M et al. A variante do canal IKr de codificação não sinônima KCNH2-K897T está associada à fibrilação atrial: resultados de uma análise sistemática baseada em genes candidatos de KCNH2 (HERG) , Eur Heart J, 2008; 29: 907–914
- Gudbjartsson DF, Helgason H, Gudjonsson SA et al. Sequenciamento do genoma completo em grande escala da população islandesa , Nat Genet, 2015; 47: 435–444
- Gudbjartsson DF, Arnar DO, Helgadottir A et al. Variantes que conferem risco de fibrilação atrial no cromossomo 4q25 , Nature, 2007; 448: 353-357
- (en) Kaab S, Darbar D, van NC et al. Replicação em grande escala e meta-análise de variantes no cromossomo 4q25 associadas à fibrilação atrial , Eur Heart J, 2009; 30: 813–19
- Zhu W, Yuan P, Shen Y, Wan R, Hong K, Associação de fumar com o risco de fibrilação atrial incidente: uma meta-análise de estudos prospectivos , Int J Cardiol, 2016; 218: 259–66
- (em) Molina L, Mont L, J Marrugat, Berruezo A, Brugada J, J Bruguera, Rebato C Elosua R. " Prática de esporte de longa duração aumenta a incidência de fibrilação atrial isolada em homens: um estudo de acompanhamento » Europace . Maio de 2008; 10 (5): 618-23
- (in) Mozaffarian D, Furberg CD, Psaty BM, Siscovick D. [ Atividade física e incidência de fibrilação atrial em idosos: o estudo de saúde cardiovascular. ], Circulação. 19 de agosto de 2008; 118 (8): 800-7
- (pt) Ragozzino W, Snyder J, Nayak. [ Auto-Cardioversion of Paroxysmal Lone Atrial Fibrillation with Exercise ], N Engl J Med, 2002; 347.25: 2085
- (pt) The Heuzey JY, Copy X, Henry P et al. [ Mecanismos de fibrilação atrial. ], Presse Med. 6 de abril de 1996; 25 (12): 590-4. Análise
- (en) Mant J, Fitzmaurice DA, Hobbs FDR e outros. Precisão do diagnóstico de fibrilação atrial no eletrocardiograma por médicos de cuidados primários e software de diagnóstico interpretativo: análise de dados de triagem para fibrilação atrial em idosos (SAFE) julgamento , BMJ, 2007; 335: 380-2
- (em) Wolf PA, Abbott RD, Kannel WB. Fibrilação atrial como um fator de risco independente para acidente vascular cerebral: The Framingham Study , Stroke, 1991; 22: 983-988
- janeiro CT, Wann LS, Alpert JS et al. Diretriz da AHA / ACC / HRS de 2014 para o manejo de pacientes com fibrilação atrial: um relatório do American College of Cardiology / American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society , JACC, 2014; 64: e1 - e76
- Ganesan AN, Chew DP, Hartshorne T et al. O impacto do tipo de fibrilação atrial no risco de tromboembolismo, mortalidade e sangramento: uma revisão sistemática e meta-análise , Eur Heart J, 2016; 37: 1591-1602
- Hindricks G, Potpara T, Dagres N et al. 2020 Diretrizes da ESC para o diagnóstico e tratamento da fibrilação atrial desenvolvidas em colaboração com a Associação Europeia de Cirurgia Cardio-Torácica (EACTS): A Força-Tarefa para o diagnóstico e tratamento da fibrilação atrial da Sociedade Europeia de Cardiologia (ESC) Desenvolvido com o contribuição especial da European Heart Rhythm Association (EHRA) da ESC , Europ Heart J, 2021; 42: 373–498
- Janeiro CT, Wann LS, Calkins H et al. 2019 AHA / ACC / HRS Focused Update da AHA / ACC / HRS Guideline de 2014 para o Tratamento de Pacientes com Fibrilação Atrial: Um relatório do American College of Cardiology / American Heart Association Task Force sobre Clínicas Práticas e da Heart Rhythm Society em Colaboração com a Society of Thoracic Surgeons , Circulation, 2019; 140: e125 - e151
- Martínez-González MA, Toledo E, Arós F et al. O consumo de azeite de oliva extravirgem reduz o risco de fibrilação atrial: The PREDIMED (Prevención con Dieta Mediterránea) Trial , Circulation, 2014; 130: 18-26
- Diretrizes para o manejo da fibrilação atrial: A Força-Tarefa para o Manejo da Fibrilação Atrial da Sociedade Europeia de Cardiologia (ESC) , Eur Heart J, 2010; 31: 2369-2429
- Frick M, Frykman V, Jensen-Urstad M et al. Fatores que predizem a taxa de sucesso e a recorrência de fibrilação atrial após a primeira cardioversão elétrica em pacientes com fibrilação atrial persistente , Clin Cardiol, 2001; 24: 238–244
- Paolo Alboni, MD, Giovanni L. Botto, MD et al. Tratamento ambulatorial de fibrilação atrial de início recente com a abordagem “Pill-in-the-Pocket” , N Engl J Med 2004; 351: 2384-2391.
- Hohnloser SH, Crijns HJ, van Eickels M et al. ATHENA Investigators, Effect of dronedarone on cardiovascular events in auricular fibrillation , N Engl J Med, 2009; 360: 668-78
- Pathak RK, Middeldorp ME, Meredith M et al. Efeito de longo prazo do controle de peso direcionado a metas em uma coorte de fibrilação atrial: Um estudo de acompanhamento de longo prazo (LEGACY) , J Am Coll Cardiol; 2015; 65: 2159-2169
- Malmo V, Nes BM, Amundsen BH, Tjonna AE, Stoylen A, Rossvoll O, Wisloff U, Loennechen JP, O treinamento aeróbio intervalado reduz a carga de fibrilação atrial em curto prazo: um ensaio randomizado , Circulation, 2016; 133: 466 –473
- (em) The AFFIRM investigators, A comparation of rate control and rhythm control in patients with fibrillation auricular , N Engl J Med 2002; 34: 1825–1833
- (em) Roy D, Talajic M, Nattel S et al. [358: 2667-2677 Controle de ritmo versus controle de frequência para fibrilação atrial e insuficiência cardíaca ], N Eng J Med, 2008; 358: 2667-2677
- Van Gelder IC, Groenveld HF, Crijns HJ et al. Controle de taxa leniente versus estrito em pacientes com fibrilação atrial , N Engl J Med, 201; 362: 1363–1373
- Wigle P, Hein B, Bloomfield HE, Tubb M, Doherty M. Diretrizes atualizadas sobre anticoagulação ambulatorial , Am Fam Physician, 15 de abril de 2013; 87 (8): 556-66. PubMed .
- Gage BF, Waterman AD, Shannon W, Boechler M, Rich MW, Radford MJ, Validação de esquemas de classificação clínica para predição de AVC: resultados do Registro Nacional de Fibrilação Atrial , JAMA, 2001; 285: 2864-2870
- (in) Lip GY, Nieuwlaat R Pisters R, Lane DA, Crijns HJ, " Refining clinic risk stratification for Predicting stroke and thromboembolism in atrial fibrillation usando uma nova abordagem baseada em fator de risco: a pesquisa Euro Heart is atrial fibrillation " Chest . 2010; 137: 263-272
- (em) Steinberg BA, Hellkamp AS Lokhnygina Y et al. “ Maior risco de morte e acidente vascular cerebral em pacientes com persistência vs. fibrilação atrial paroxística: resultados do ROCKET-AF experimentação " Eur Coração J . 2015; 36: 288-296
- (en) Vanassche T Lauw MN, Eikelboom JW et al. " Risco de padrão de acidente vascular cerebral isquémico selon de fibrilação atrial: análise de 6563 doentes tratados com aspirina em ACTIVE-A e AVERROES" Eur coração J . 2015; 36: 281-288.
- Chen LY, Chung MK, Allen LA et al. Carga de fibrilação atrial : indo além da fibrilação atrial como uma entidade binária: uma declaração científica da American Heart Association , Circulation, 2018; 137: e623-e644
- (en) Hart RG, Pearce LA, Aguilar MI, Meta-análise: terapia antitrombótica para prevenir acidente vascular cerebral em pacientes que têm fibrilação atrial não valvar , Ann Int Med, 2007: 146: 857-867
- (in) The ACTIVE Investigators, Effect of clopidogrel adicionado à aspirina in pacientes com fibrilação atrial , N Engl J Med 2009; 360: 2066-2078
- (en) Connolly SJ, Ezekowitz MD, Yusuf S et al. Dabigatran versus warfarina em pacientes com fibrilação atrial , N Eng J Med, 2009; 361: 1139-1151
- Mahaffey KW, Fox KAA, Rivaroxaban Inibição direta oral do fator Xa uma vez ao dia em comparação com o antagonismo da vitamina K para prevenção de acidente vascular cerebral e embolia experimental em fibrilação atrial
- Granger BC, Alexander JH, McMurray J JV et al. para os Comitês e Investigadores ARISTOTLE, Apixaban versus Varfarina em pacientes com fibrilação atrial , N Engl J Med, 2011 (10.1056 / NEJMoa1107039)
- (in) Pisters R, Lane DA, Nieuwlaat R para seu CB, Crijns HJ, Lip GY, " Uma nova pontuação de fácil utilização (HAS-BLED) para avaliação de risco de 1 ano de sangramento importante em pacientes com fibrilação atrial: o Euro Heart Survey » Chest . 2010; 138: 1093-1100
- (in) Stoddard MF Dawkins PR, Prince CR Ammash NM " Trombos de apêndice atrial esquerdo não são incomuns em pacientes com fibrilação atrial aguda e eventos embólicos recentes: um estudo ecocardiográfico transesofágico " J Am Coll Cardiol 1995; 25: 452-459
- (en) Reddy VY, Doshi SK, H Sievert et al. “ Fechamento percutâneo do apêndice atrial esquerdo para profilaxia de AVC em pacientes com fibrilação atrial: acompanhamento de 2,3 anos do ensaio PROTECT AF (Watchman Sistema de Apêndice Atrial Esquerdo para Proteção Embólica em Pacientes com Fibrilação Atrial) ” Circulação . 2013; 127: 720-729
- (en) Haissaguerre M, Jais P, Shah DC et als. Iniciação espontânea de fibrilação atrial por batimentos ectópicos originados nas veias pulmonares , N Engl J Med, 1998; 339: 659-66
- (en) Pappone C, Augello G, S Sala et al. “ Um estudo randomizado de ablação da veia pulmonar circunferencial versus terapia com drogas antiarrítmicas na fibrilação atrial paroxística: o estudo APAF ” J Am Coll Cardiol . 2006; 48: 2340-7
- (em) Cappato R, Calkins H, Chen SA et al. Pesquisa mundial sobre os métodos, eficácia e segurança da ablação por cateter para fibrilação atrial humana , Circulation, 2005; 111: 1100-5
- (en) Calkins H, Brugada J, Packer DL, Cappato R, Chen S, Crijns HJ, et al. Declaração de consenso de HRS / EHRA / ECAS sobre cateter e ablação cirúrgica de fibrilação atrial: recomendações para pessoal, política, procedimentos e acompanhamento. Um relatório da Força-Tarefa da Heart Rhythm Society (HRS) sobre cateter e ablação cirúrgica de fibrilação atrial , Heart Rhythm, 2007; 4: 816-61
- (em) Calkins H, mais informações sobre a técnica e os resultados da ablação por cateter "curativa" da fibrilação atrial , Arrhythmia Electrophysiol Circ 2008; 1: 238-239
- (pt) Natale A, Raviele A, Arentz T et al. Documento de consenso internacional de Venice Chart sobre ablação de fibrilação atrial , J Cardiovasc Electrophysiol, 2007; 18: 560-80
- (en) Khan MN, Jaïs P, Cummings J et al. Isolamento da veia pulmonar para fibrilação atrial em pacientes com insuficiência cardíaca , New Eng J Med, 2008; 359: 1778-1785