Leucemia mielóide aguda
Leucemia mielóide aguda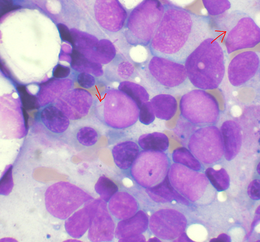 Leucemia mieloide aguda, as setas indicam bastões de Auer.
Leucemia mieloide aguda, as setas indicam bastões de Auer.
| Especialidade | Oncologia e hematologia |
|---|
| ICD - 10 | C92.0 |
|---|---|
| CIM - 9 | 205,0 |
| ICD-O | M 9861/3 |
| OMIM | 601626 |
| DiseasesDB | 203 |
| MedlinePlus | 000542 |
| eMedicine | 197802 |
| eMedicine | med / 34 |
| Malha | D015470 |
| Sintomas | infecções, sangramento |
| Complicações | reação enxerto contra hospedeiro (GvH) |
| Causas | radiação benzeno |
| Diagnóstico | hemograma, mielograma, citogenética |
| Tratamento | quimioterapia do câncer, terapia direcionada, transplante de medula óssea alogênico |
| Medicamento | Idarrubicina , mitoxantrona , etoposido , ciclofosfamida , daunorrubicina , tioguanina hidrato de ( d ) , gemtuzumab ozogamicina , dasatinib mono-hidrato de ( d ) , énasidénib , vénétoclax , doxorrubicina , hidroxiureia , citarabina , everolimus , azacitidina , metotrexato , deferasirox , tretinoína , nivolumab , clofarabina , decitabina , midostaurina , busulfan , sorafenib , ruxolitinib e 6-tioguanina |
| Paciente do Reino Unido | Pro-leucemia mieloide aguda |
A leucemia mieloide aguda (LMA), também conhecida como leucemia aguda mieloide, é um tipo de câncer hematológico maligno que afeta as células hematopoiéticas da medula óssea . As células de leucemia, chamadas blastos , são caracterizadas por uma incapacidade de se diferenciar em células maduras e por proliferação descontrolada. Esta disfunção da medula óssea impede a produção normal de células sanguíneas e resulta em várias síndromes clínicas, por vezes muito graves ( infecção , hemorragia , etc.). A LMA ocorre classicamente em adultos com mais de 40 anos, principalmente em idosos, mesmo que também sejam identificados em cânceres pediátricos . O manejo é feito por hematologistas , principalmente em hospitais . O diagnóstico utiliza a biologia molecular para identificar, em particular , mutações genéticas , o que permite determinar o subtipo de LMA. Esses elementos diagnósticos são então levados em consideração para estabelecer o prognóstico da doença com outros elementos, como idade ou resposta ao tratamento. A combinação de quimioterapia intensiva e transplante de medula óssea alogênico resulta em remissões completas e duradouras ou mesmo curas em aproximadamente 20 a 40% dos pacientes.
Um campo de interesse para a pesquisa médica , um progresso significativo foi feito durante os anos de 2000 e 2010 . O advento de novas técnicas de alto desempenho em hematologia celular, biologia molecular e citogenética tem proporcionado um melhor entendimento dos mecanismos envolvidos no desenvolvimento da LMA. A identificação de novos alvos terapêuticos permite oferecer terapias direcionadas como alternativa à quimioterapia citotóxica. Assim, para um subtipo específico, leucemia promielocítica aguda , a quimioterapia convencional tende a não ser mais oferecida como a primeira linha de tratamento.
Epidemiologia
Impacto
A LMA pode ocorrer em qualquer idade, mas afeta principalmente adultos após os 50 anos. Durante a década de 2010, a idade mediana de diagnóstico foi entre 64 e 72 anos dependendo do país e do ano.
| Epidemiologia da LMA | ||||
| Contexto | França | Europa | Estados Unidos | |
|---|---|---|---|---|
| Prevalência (por 100.000 habitantes ) | 11 | |||
| Incidência (por 100.000 hab. ) | 2,3 (F) / 3,1 (M) (2018) | 2 - 3 | 3,5 (F) - 5,2 (M) (2012-2016) | |
| Proporção sexual (M / F) | 1,3 | 1,2 | 1,5 | |
| Proporção de hemopatias | 7,6% | |||
| Proporção de cânceres | 0,9% | 1,2% | ||
A população pediátrica (0-19 anos) é pouco afetada pela LMA: a incidência é baixa com, em 2017, incidência de 0,9%. Esses pacientes são mais afetados por outro subtipo de leucemia: a leucemia linfoblástica aguda que representa aproximadamente 80% dos casos de leucemia infantil contra 20% para LMA.
Mortalidade
A taxa de mortalidade padronizada por idade associada à LMA é estimada em 1,3 por 100.000 pessoas em 2017 pela Carga Global de Doenças . Para a população pediátrica (0 a 19 anos), é menor, 0,4 por 100.000 pessoas.
Patogênese, causas, fatores de risco
Patogênese
As neoplasias hematológicas , incluindo parte da LMA, podem ser amplamente caracterizadas por dois atributos: a maturação e a proliferação . Em AML, estas duas características são alterados: os blastos perderam a sua capacidade de se diferenciar em células sanguíneas maduras ( polimorfos , monócitos , plaquetas , vermelho células sanguíneas ) e divisão celular ocorre sem controlo com proliferação excessiva. Essa maturação e proliferação defeituosas estão ligadas a um defeito no ciclo celular: geralmente certos genes responsáveis pelo controle dessas funções sofreram mutações que perturbam o controle fisiológico da divisão celular. A identificação dessas alterações serve de base para o diagnóstico, classificação e tratamento da LMA.
Causas
Os cânceres e as leucemias não têm uma única causa conhecida, mas seu desenvolvimento está associado a certos fatores ambientais e / ou anomalias genéticas. A Agência Internacional de Pesquisa sobre o Câncer , uma agência da OMS , é responsável em particular pela avaliação e classificação dos agentes físicos, químicos e biológicos de acordo com seu efeito cancerígeno . Alguns deles favorecem particularmente o aparecimento de leucemia, incluindo a LMA. No geral, qualquer exposição que possa alterar, modificar ou desnaturar o DNA das células é um potencial fator de risco. No entanto, dados epidemiológicos e estudos de efeitos celulares são necessários para avaliar, com razoável grau de confiança, o risco apresentado por tal exposição.
Radiação ionizanteAs radiações ionizantes são partículas energéticas o suficiente para quebrar ligações químicas entre os átomos e, assim, alterar as moléculas . A descoberta da radioatividade e seu uso crescente no XX º século foram rapidamente mostrar os riscos de exposição à radiação para a saúde. Posteriormente, o desenvolvimento da radiobiologia permitiu estabelecer que as radiações causam anormalidades no DNA e aumentam o risco de câncer e, principalmente, de leucemia. Marie Curie e Irène Joliot-Curie morreram de leucemia provavelmente induzida por radiação devido ao seu trabalho com radioatividade .
O estudo INWORKS, publicado no Lancet Hematology em 2015, envolvendo uma coorte de pouco mais de 300.000 trabalhadores nucleares em 3 países, concluiu que o risco de leucemia aumentou mesmo em baixa exposição.
Agentes químicosOs agentes químicos incluindo drogas e em particular quimioterapias citotóxicas são identificados como provedores de leucemia.
A exposição ao benzeno é uma causa conhecida do desenvolvimento de LMA; portanto, foi classificado desde 1979 como um carcinógeno do grupo 1 pelo IARC (carcinógeno comprovado).
O glifosato é classificado como provavelmente carcinogênico para humanos (Grupo 2A), mas não foi encontrado em conexão com LMA com um alto nível de evidência ; embora os dados sejam limitados, ainda há suspeita de um link.
Drogas identificadas como leucemogênicas:
- as antraciclinas ( doxorrubicina , daunorrubicina , etc. ) e afins ( mitoxantrona ) são drogas anticâncer sabidamente leucemogênicas;
- os agentes alquilantes ( busulfano , etc. );
- antimetabólitos (citarabina);
- epidofilotoxinas: etoposídeo .
- Agente químico leucemogênico
-
Benzeno
-
Doxorrubicina
-
Etoposide
O início da leucemia mieloide aguda pode seguir a transformação (ou acutização ) de outra doença do sangue, como síndrome mielodisplásica ou síndrome mieloproliferativa (leucemia mieloide crônica, etc. ). Várias doenças congênitas constituem um fator de risco ( trissomia do cromossomo 21 , síndrome de Klinefelter , anemia de Fanconi , etc. ).
Uma história de infecção por certos vírus ou bactérias não parece estar relacionada a um risco aumentado de LMA.
Sinais clínicos
Quando os blastos proliferam excessivamente invadem a medula óssea e / ou outros órgãos do corpo humano e interrompem sua função, causando o aparecimento de sinais clínicos. No entanto, a apresentação clínica geralmente não é muito específica e o diagnóstico não pode ser feito apenas com base nos sintomas.
Insuficiência da medula óssea
A invasão da medula óssea por células leucêmicas interromperá a hematopoiese, ou seja, o processo fisiológico de criação de novas células sanguíneas. Três tipos de células (ou linhagens) são geralmente produzidos na medula: glóbulos vermelhos ( eritrócitos ), glóbulos brancos (especialmente neutrófilos polimorfonucleares ) e plaquetas (trombócitos). A disfunção da medula óssea pode variar de citopenia (uma única linha celular afetada) a anemia aplástica (deficiência completa de células sanguíneas de todas as três linhas). Os sintomas associados dependem do tipo de citopenia. As citopenias podem ser diagnosticadas antes da manifestação dos sintomas clínicos ou em uma avaliação laboratorial de rotina em um indivíduo assintomático.
Doença de linhagem vermelhaUm déficit quantitativo de glóbulos vermelhos é evidenciado pela concentração total de hemoglobina no sangue e é chamado de anemia . A tolerância do paciente à anemia está geralmente ligada à velocidade de início: no caso de uma instalação de baixo ruído, o corpo se adapta por meio de sistemas de compensação, os sintomas podem estar ausentes. Um início rápido, pelo contrário, será acompanhado por uma repercussão clínica com, em particular , dispneia , astenia , palidez.
Doença da linha brancaO principal problema é a diminuição dos neutrófilos polinucleares (PNN): essas células pertencem ao sistema imunológico inato e formam a primeira linha de defesa contra infecções, principalmente bacterianas e fúngicas . Dependendo do tamanho do déficit, falaremos em neutropenia ou agranulocitose . O sujeito neutropênico é extremamente vulnerável a infecções . O aparecimento de febre neste contexto é denominado neutropenia febril e constitui uma emergência terapêutica que, na maioria das vezes, requer tratamento em ambiente hospitalar com a administração de um antibiótico .
Podemos falar de leucemia "hiperleucocítica" (ou seja, com excesso de leucócitos) observando a neutropenia: uma alta porcentagem de leucócitos corresponde, na verdade, a blastos circulando no sangue com, ao mesmo tempo, queda no número células polinucleares normais.
Envolvimento da linhagem de plaquetasUma diminuição do número de plaquetas no sangue coloca-o em risco de hemorragia grave ou espontânea. Clinicamente, os sinais cutâneos, como púrpura , petéquias ou hematomas, podem refletir uma hemostasia ineficaz.
Distúrbios de coagulação significativos são observados, em particular durante o estágio inicial da leucemia promielocítica aguda . O consumo de plaquetas e fatores de coagulação causados pela coagulação intravascular disseminada podem piorar a trombocitopenia.
Síndrome do tumor
A síndrome do tumor está ligada à disseminação de blastos fora da medula óssea e ao acúmulo nos órgãos. Pode resultar clinicamente por:
- um aumento no volume de certos órgãos : esplenomegalia , hepatomegalia ;
- dor nas articulações;
- danos à pele (sudorese noturna);
- lesão da mucosa incluindo hipertrofia gengival (aumento do volume da gengiva);
- dano neuromeníngeo quando o sistema nervoso central é invadido , que pode ser acompanhado por sinais neurológicos.
Quando a massa tumoral (ou seja, o número de blastos) é muito grande, a síndrome de lise tumoral pode começar. Está ligada à destruição de explosões, sejam espontâneas ou vinculadas a tratamento. O conteúdo intracelular é então liberado no sangue, o que causa distúrbios nas concentrações sanguíneas de íons (potássio, fosfato), visíveis no ionograma. Isso pode levar à hipercalemia , que é prejudicial ao batimento cardíaco, ou a um aumento do ácido úrico (hiperuricemia), que pode causar danos aos rins por meio da formação de cristais de urato. O tratamento da síndrome de lise visa restaurar um ionograma normal por hidratação e administração de eletrólitos; a hiperuricemia pode ser tratada com rasburicase , uma enzima que decompõe o ácido úrico.
A síndrome de leucostase é observada em caso de infiltração maciça dos órgãos pelas células leucêmicas. Ela se manifesta como uma alta concentração de blastos no sangue (blastose), febre e sintomas respiratórios e / ou neurológicos. Essa síndrome é uma emergência terapêutica, cujo desfecho pode ser fatal devido ao desconforto respiratório .
Diagnóstico
O exame clínico do paciente permite sobretudo detectar sinais de hemopatia maligna. O diagnóstico baseia-se essencialmente numa avaliação biológica alargada que compreende: hemograma ( CBC ), mielograma ou biópsia de medula óssea , imunofenotipagem , cariótipo , citogenética e sequenciação genética .
O exame da medula óssea define a aparência morfológica das células e é o primeiro passo para orientar o diagnóstico. O diagnóstico da leucemia aguda é feito na presença de mais de 20% das células imaturas, os blastos. O exame da expressão de vários receptores ( DCs ) por imunofenotipagem permite classificar o estágio e a linhagem a que pertencem as células.
O cariótipo e o estudo do genoma permitem a identificação de anomalias cromossômicas (deleções, inversões, translocações); 50 a 60% dos LMA têm anormalidades cariotípicas. Mutações genéticas também são procuradas . Essas análises são decisivas para avaliar o prognóstico e as opções de tratamento.
Antes do desenvolvimento das técnicas de fenotipagem e citogenética, o diagnóstico da LMA baseava-se principalmente na morfologia celular e era orientado pela classificação franco-americana-britânica (FAB). Novas técnicas de estudo do DNA permitiram constituir a nova classificação da OMS que substituiu a FAB: sua categorização é mais precisa e se baseia em anomalias cromossômicas e / ou genéticas.
Além das classificações, também podemos distinguir 3 tipos de AML:
- AML de novo ;
- AML secundária a síndrome mielodisplásica ou síndrome mieloproliferativa ;
- AML induzida por citotóxicos e / ou radiação.
Classificação
Devido às células afetadas e às mutações envolvidas, as leucemias mielóides agudas são um conjunto díspar que tem sido sujeito a categorização. A FAB (franco-americana-britânica) é a mais antiga e foi substituída pela classificação da OMS publicada em 2008. Embora a FAB esteja obsoleta, ainda é usual o cumprimento dos respectivos termos diagnósticos (LAM0, LAM3, etc. ).
Organização Mundial da SaúdeA classificação da OMS para LMA é a atualmente usada para diagnósticos. Publicado originalmente em 2008, foi atualizado em 2016 e publicado na Blood (revista de hematologia de referência).
| Classificação da OMS 2016 de leucemia mieloide aguda e neoplasias relacionadas | ||
| Sobrenome | Descrição | ICD-O |
|---|---|---|
| AML com anormalidades citogenéticas recorrentes |
|
Múltiplo |
| AML com anormalidades associadas a mielodisplasias | Inclui AMLs associados a MDS sem as anormalidades moleculares mencionadas acima; geralmente estão associados a um prognóstico desfavorável.
|
M 9895/3 |
| Pós-tratamento AML | Grupo incluindo leucemias que ocorrem após exposição à quimioterapia ou radiação. | M 9920/3 |
| LAM, sem outras indicações | Grupo incluindo subtipos que não se enquadram em outras categorias.
|
|
| Sarcoma mieloide | ||
| Proliferação mieloide associada à trissomia 21 |
|
M 9861/3 |
| Leucemia derivada de células dendríticas plasmocitoides | Anteriormente conhecido como leucemia / linfoma de células NK
Também chamado de Neoplasia de Células Dendríticas por Blast Plasmocitoide (NCDPB) |
|
| Leucemias agudas de linhagem ambígua | ||
A classificação FAB (Franco-Americana-Britânica, 1976) é a classificação antiga, agora abandonada. É baseado na morfologia e na quantidade de células observadas no mielograma.
| Classificação FAB de AML | ||
| LAM | Descrição | Proporção |
|---|---|---|
| LAM 0 | indiferenciado | 5% dos casos |
| LAM 1 | mieloblástico sem diferenciação | 15% dos casos |
| LAM 2 | mieloblástico com diferenciação | 25% dos casos |
| LAM 3 | promielocítico | 10% dos casos |
| LAM 4 | mielomonocítico | 20% dos casos |
| LAM 4Eo | mielomonocítico com eosinofilia | 5% dos casos |
| LAM 5 | monoblástico (sem diferenciação: M5a, com diferenciação: M5b) | 10% dos casos |
| LAM 6 | eritroblástica ou eritroleucemia | 5% dos casos |
| LAM 7 | megacarioblástico | 5% dos casos |
Essa classificação não tem impacto em termos de prognóstico ou tratamento a ser implementado, ao contrário de uma análise que enfoca o estudo de genes mutantes.
Tratamento
O tratamento curativo da leucemia mieloide aguda é a quimioterapia intensamente associada às células-tronco hematopoéticas alogênicas (exceto leucemia aguda (" LA ") promielocítica). O manejo depende de muitos elementos relacionados ao paciente e à leucemia. A idade, o estado geral , as comorbidades e os desejos do paciente são fatores particularmente importantes. O tipo de leucemia aguda, as diferentes mutações detectadas, bem como as respostas clínicas aos tratamentos anteriores determinam as opções de tratamento em todo o manejo. As decisões de tratamento são tomadas no final das reuniões de consulta multidisciplinar (RCP).
O tratamento clássico é uma sucessão de cursos de quimioterapia em várias fases: indução, consolidação e então, se o paciente for elegível, intensificação da terapia com transplante alogênico de medula óssea. A radiação não é um tratamento padrão para a LMA, uma vez que não existe uma localização única da doença como um tumor sólido. No entanto, é usado para prevenir ou tratar doenças neuro-meníngeas, ou seja, quando as células leucêmicas são encontradas no sistema nervoso central ( cérebro , medula espinhal ). Outras situações particulares podem exigir o recurso à radioterapia (localização testicular , sarcoma mieloide ).
O tratamento da leucemia promielocítica aguda (APL) é um caso especial: o papel da quimioterapia citotóxica clássica é menos proeminente desde o desenvolvimento da associação de ácido all-trans retinóico ( ATRA ) e trióxido de arsênio para atingir taxas de remissão superiores a 90% .
O manejo da leucemia e do câncer está associado a muitos cuidados de suporte essenciais: prevenção e controle dos efeitos adversos da quimioterapia, suporte de transfusão para aliviar citopenias , monitoramento nutricional , rastreamento de sintomas depressivos , tratamento da dor e início do tratamento . Colocar cuidados paliativos adequados se necessário.
Indução
A indução visa induzir a remissão completa ( RC ) clínica e biologicamente com quimioterapia. O protocolo 3 + 7 , baseado em citarabina e antraciclina ( daunorrubicina ou idarrubicina ), é prescrito de forma convencional; este tratamento faz com que o paciente sofra de anemia aplástica profunda com duração de três a quatro semanas, durante as quais o paciente deve ser acompanhado de perto em um serviço de hematologia especializado para prevenir o risco de sangramento e infecção.
Como alternativa à indução clássica, outras moléculas podem ser utilizadas, como a decitabina .
Consolidação
O tratamento adicional depende em grande medida do prognóstico da LMA, da resposta à quimioterapia de indução (obtenção da remissão completa), do paciente (idade, comorbidades, etc. ) e de seus desejos de tratamento. Os tratamentos de consolidação visam eliminar as células de leucemia residuais e, assim, prevenir a recorrência. O transplante alogênico de medula óssea é o tratamento preferencial, permitindo que a taxa de remissão mais duradoura seja alcançada, mas ao custo de um manejo bastante pesado.
Se o transplante alogênico for recusado ou inadequado, a quimioterapia padrão pode ser continuada, por exemplo, com altas doses de citarabina , azacitidina ou clofarabina . As outras opções de tratamento são terapias direcionadas. A medula óssea autóloga é muito rara.
Aloenxerto
O transplante alogênico de medula óssea é o único tratamento curativo para a LMA. O objetivo é destruir a medula óssea patológica do paciente e, em seguida, reconstituir uma nova medula usando células-tronco hematopoiéticas coletadas de um indivíduo saudável . A administração terapêutica é complexo e requer um hematologia adequado oferecendo salas protegidas e outras instalações hospitalares ( unidade de terapia celular , unitários preparação quimioterapia , etc ).
A elegibilidade para o transplante é avaliada colegialmente e decidida de comum acordo com o paciente . Os tratamentos necessários para o transplante apresentam alguma toxicidade e induzem um longo período de aplasia e imunossupressão com alto risco de complicações e infecções. O transplante alogênico é, portanto, geralmente reservado para indivíduos “jovens” (com menos de 60 anos de idade) e / ou em muito bom estado geral, que serão capazes de suportar este tratamento e obter benefícios de longo prazo com o transplante.
Podemos distinguir aproximadamente 3 estágios. Em primeiro lugar, o condicionamento do paciente consiste em irradiação de corpo inteiro , administração de imunossupressores e quimioterapia intensiva. Tem como objetivo a erradicação das células leucêmicas, bem como a indução de uma imunossupressão significativa tornando possível reduzir ao máximo a rejeição ao transplante . As células-tronco heterólogas são então reinjetadas. O restante do tratamento consiste em controlar a anemia aplástica prolongada induzida pelo condicionamento, bem como quaisquer complicações e efeitos colaterais. A médio prazo, o hematologista monitora a saúde do enxerto e monitora o desaparecimento efetivo das células leucêmicas.
No nível imunológico, a introdução no corpo de células estranhas ao paciente (chamadas " não próprias ") pode desencadear uma reação imunológica dirigida contra as células do paciente ou contra a leucemia: esses efeitos são respectivamente chamados de " enxerto vs. hospedeiro ”(GvH) e“ enxerto vs. leucemia ”(GvL). O primeiro é um efeito indesejável mais ou menos grave que pode manifestar-se em vários locais (digestivo, cutâneo, etc. ) e corresponde a um ataque aos órgãos do hospedeiro pelas células transplantadas; pode ser agudo ou crônico. O efeito GvL é, pelo contrário, benéfico, uma vez que as células imunológicas do enxerto atacarão as células leucêmicas e, assim, exercerão um efeito anticâncer. Além da GvH, as complicações do transplante alogênico incluem: infecções relacionadas à imunossupressão e aplasia, risco aumentado de cânceres secundários, citopenias de longa duração que requerem transfusões, doença veno-oclusiva hepática, bem como outros efeitos adversos da quimioterapia.
Para pacientes frágeis ou idosos que não podem resistir a um aloenxerto padrão, existem os chamados protocolos de "intensidade reduzida", onde a etapa de condicionamento (quimioterapia e radioterapia) inclui doses reduzidas: esta solução é um compromisso para preservar o benefício do transplante alogênico durante a realização conta a menor tolerância do paciente.
Em 2016, na França, pouco mais de 700 aloenxertos foram realizados para tratar a LMA. Em 201, a Sociedade Europeia para o Transplante de Sangue e Medula (EBMT) identificou 6.943 aloenxertos e 293 autoenxertos com leucemia mieloide aguda para indicação.
Terapias direcionadas
Durante o diagnóstico, o sequenciamento do genoma das células leucêmicas permite identificar as mutações presentes. Alguns deles participam da proliferação e da não maturação dos blastos: podem, por exemplo, levar à síntese de uma proteína anormal que ativaria permanentemente o ciclo celular , levando a uma divisão descontrolada das células. Interromper a ação prejudicial de genes mutantes ou proteínas alteradas constitui, portanto, um alvo terapêutico potencial: é assim que certas drogas que atuam especificamente nessas anormalidades foram desenvolvidas na oncologia . Eles são agrupados sob o nome de terapias direcionadas em oposição à quimioterapia citotóxica clássica; esta designação também inclui outros fármacos com diferentes mecanismos de ação, por exemplo, anticorpos monoclonais que têm como alvo receptores na superfície das células ( clusters de diferenciação ).
Em 2016, uma revisão da literatura estimou que 50% a 80% dos casos de LMA apresentam mutações deletérias. Entre os genes mais frequentemente envolvidos, pode-se citar FLT3 ou NPM1 (as mutações podem ser concomitantes). No âmbito dos cuidados a um paciente, o conhecimento dos genes mutados não só torna possível categorizar a leucemia, para estabelecer um prognóstico, mas também para prever quais terapias direcionadas podem ser prescritas neste paciente. Embora ainda não haja uma molécula para combater todos os genes, alguns foram desenvolvidos durante a década de 2010 e às vezes receberam a aprovação das autoridades de saúde. Por exemplo, foi identificado que mutações na isocitrato desidrogenase (IDH), uma enzima envolvida no metabolismo da energia celular , podem promover a proliferação de células leucêmicas. Assim, os inibidores de HDI foram desenvolvidos: enasidenib (direcionado para IDH2 ) e ivosidenib (direcionado para IDH1 ). Várias outras terapias direcionadas podem ser prescritas ou são objeto de pesquisa clínica, como glasdegib , venetoclax , etc.
| Alvo | Modelo | Exemplo de terapia direcionada |
|---|---|---|
| FLT3 | Proteína | Midostaurina , gilteritinib (en) quizartinib (en) |
| HDI | Proteína | Ivosidenib ( IDH1 ), enasidenib (IDH2) |
| Bcl-2 | Proteína | Venetoclax |
| CD33 | Receptor de membrana | Gemtuzumab ozogamicina |
O uso de hormônios androgênicos - que não são terapias direcionadas estritamente falando, mas sim se enquadram na terapia hormonal - também foi estudado em pesquisas clínicas. Em particular, a noretandrolona parece melhorar a sobrevida e a remissão em pacientes idosos.
Finalmente, certas quimioterapias, embora tenham um mecanismo clássico que interfere na síntese de DNA, também podem ter propriedades direcionadas adicionais. A azacitidina tem, por exemplo, ação hipometilante: pode induzir a retirada de grupos químicos metil (-CH 3 )fitas de DNA e, portanto, permitem a re-expressão de certos genes que controlam a divisão celular da célula.
Outras situações
As formas recorrentes ou refratárias de LMA são tratadas por protocolos específicos, geralmente com quimioterapia (tratamento de resgate ou resgate).
Em relação à imunoterapia , o gemtuzumabe ozogamicina é o único anticorpo monoclonal aprovado para o tratamento da LMA. O immunocheckpoint inibidores (tais como ipilimumab , o nivolumab ) ou células T CARRO (linfócitos geneticamente modificadas) não são, em 2020, indicados no tratamento de LMA, mas são um assunto de estudo de investigação clínica.
Sobrevivência
O prognóstico é geralmente expresso pela sobrevida global em 5 anos, ou seja , pela proporção de pacientes ainda vivos 5 anos após o diagnóstico, levando em consideração todas as causas de morte combinadas (sejam relacionadas a LAM, suas consequências, a outro evento não relacionado, tal como um acidente de trânsito). Em oncologia , outros meios podem ser usados para estimar o prognóstico durante o tratamento ou em ensaios clínicos : podemos falar em termos de sobrevida livre de recidiva, sobrevida livre de progressão ou a resposta ao tratamento (resposta completa, parcial, etc.).
Em adultos, a sobrevida em 5 anos é estimada em cerca de 25% e diminui com a idade: é de 40% antes dos 65 anos e 5% depois. Em pediatria , a probabilidade de sobrevida global em 5 anos aumentou de 50% na década de 1990 para cerca de 60-70% em 2010 (na leucemia linfoblástica aguda atingiu 90% em 2010). Novamente, as chances de sobrevivência de crianças pequenas são ligeiramente maiores do que as de adolescentes.
Esses números não se aplicam à leucemia promielocítica aguda (ex-AML 3). Anteriormente associados a um prognóstico sombrio, novos tratamentos (combinação ATRA / ATO ) desde os anos 2000 tornaram possível obter remissões de longo prazo em 90% dos pacientes.
História
A primeira descrição na literatura médica de um caso de leucemia data de 1827. Alfred Velpeau descreveu o caso de um florista de 63 anos que sofria de uma doença com febre, fadiga, pedras nos rins e um grande aumento do fígado e baço . Ele observou que o sangue do paciente tinha consistência de aveia e postulou que essa aparência poderia ser causada por partículas brancas. Em 1845, uma série de casos de pacientes que morreram com baços dilatados e "mudanças na cor da consistência do sangue" foi relatada pelo patologista JH Bennett; ele então usa o termo "leucocitemia" para descrever essa condição.
A palavra "leucemia" foi usada pela primeira vez por Rudolf Virchow , um patologista alemão, em 1856. Ele descreveu, usando um microscópio, um excesso de glóbulos brancos em indivíduos que exibiam os sintomas descritos por Velpeau e Benett. Virchow não sabendo a origem dessa anomalia, ele a nomeou por um termo puramente descritivo de leucemia (em grego: sangue branco ).
Notas e referências
Notas
(fr) Este artigo foi retirado parcial ou totalmente do artigo da Wikipedia em inglês intitulado " Leucemia mieloide aguda " ( veja a lista de autores ) .- Anglicismo de agudo , "agudo", significando a passagem de uma doença crônica para um estágio agudo; o verbo associado é "acutiser".
Referências
- Grand Dictionnaire Terminologique , Office québécois de la langue française, " leucemia aguda " ,2019(acessado em 28 de dezembro de 2019 )
- MSD , Ashkan Emadi, Jennie York Law, " Acute Myeloid Leukemia (AML) - Hematology and Oncology - MSD Manual Professional Edition " ,dezembro de 2018(acessado em 29 de dezembro de 2019 )
- (en) National Cancer Institute , " Adult Acute Myeloid Leukemia Treatment (PDQ®) -Health Professional Version " ,8 de fevereiro de 2019(acessado em 28 de dezembro de 2019 )
- Institut National Du Cancer, “ Resumo - Estimativas nacionais de incidência e mortalidade por câncer na França continental entre 1990 e 2018 - Ref: SYNINCNAT2019 ” , em www.e-cancer.fr ,julho de 2019(acessado em 8 de setembro de 2019 )
- INSERM, " Orphanet: Acute myeloid leukemia " , em orpha.net ,junho de 2014(acessado em 8 de setembro de 2019 )
- (em) D. Weber, E. Fromm, S. Erhardt, Sr. Lübbert W. Fiedler, T. Kindler, J. Krauter, P. Brossart, A. Kündgen, HR Salih J. Westermann, G. Wulf, B . Hertenstein, M. Wattad, K. Götze, D. Kraemer, T. Heinicke, M. Girschikofsky, HG Derigs, HA Horst, C. Rudolph, M. Heuser, G. Göhring, V. Teleanu, L. Bullinger, F . Thol, VI Gaidzik, P. Paschka, K. Döhner, A. Ganser, Hartmut Döhner, RF Schlenk, German-Austrian AML Study Group (AMLSG) Gabriele Nagel , “ Epidemiologia, genética e caracterização clínica por idade de diagnóstico recente leucemia mieloide com base em um estudo de registro de base populacional acadêmico (AMLSG BiO) ” , Annals of Hematology , vol. 96, n o 12,31 de outubro de 2017, p. 1993 ( DOI 10.1007 / s00277-017-3150-3 , / pmc / articles / PMC5691091 /? Relatório = resumo, ler online )
- SEER, " Acute Myeloid Leukemia - Cancer Stat Facts, " em seer.cancer.gov (acessado em 8 de setembro de 2019 )
- Visser O, et al., “ Incidence, survival and prevalência of myeloid malignancies in Europe. » , Em www.ncbi.nlm.nih.gov ,novembro de 2012(acessado em 8 de setembro de 2019 )
- Estudo sobre Carga Global da Doença, “ A carga global do câncer na infância e adolescência em 2017: uma análise do Estudo sobre Carga Global da Doença 2017 ” , em www.thelancet.com ,29 de julho de 2019(acessado em 14 de setembro de 2019 )
- Smith MA, Ries LA, Gurney JG, et al., " Incidência de câncer e sobrevivência entre crianças e adolescentes: Programa SEER dos Estados Unidos 1975-1995 " , em seer.cancer.gov ,31 de janeiro de 2019(acessado em 15 de setembro de 2019 )
- Global Burden of disease Study, " Global Burden of Disease Study 2017 " , em www. .thelancet.com ,10 de novembro de 2018(acessado em 14 de setembro de 2019 )
- VJ Cogliano , R. Baan , K. Straif , Y. Grosse , B. Lauby-Secretan , F. El Ghissassi , V. Bouvard , L. Benbrahim-Tallaa , N. Guha , C. Freeman , L. Galichet e CP Wild , " Preventable Exposures Associated With Human Cancers " , JNCI Journal of the National Cancer Institute , vol. 103, n o 24,2011, p. 1827–1839 ( ISSN 0027-8874 , DOI 10.1093 / jnci / djr483 )
- " Classificação IARC por locais de câncer | Câncer e o meio ambiente ” (acessado em 24 de novembro de 2019 )
- Musée Curie , “ Biography of Marie Curie ” (acessado em 24 de novembro de 2019 )
- Musée Curie , " Biografia de Irene e Frédéric Joliot-Curie " (acessado em 24 de novembro de 2019 )
- Klervi Leuraud , David B Richardson , Elisabeth Cardis , Robert D Daniels , Michael Gillies , Jacqueline A O'Hagan , Ghassan B Hamra , Richard Haylock , Dominique Laurier , Monika Moissonnier , Mary K Schubauer-Berigan , Isabelle Thierry-Chef e Ausrele Kesminiene , “ Radiação ionizante e risco de morte por leucemia e linfoma em trabalhadores monitorados por radiação (INWORKS): um estudo de coorte internacional ”, The Lancet Hematology , vol. 2, n S 7,2015, e276 - e281 ( ISSN 2352-3026 , DOI 10.1016 / S2352-3026 (15) 00094-0 )
- INRS, “ Benzeno (FT 49). Patologia - Toxicologia - Ficha Toxicológica - INRS ” ,2011(acessado em 8 de setembro de 2019 )
- Loomis A., " Carcinogenicity of benzene " , em www.thelancet.com ,26 de outubro de 2017(acessado em 8 de setembro de 2019 )
- IARC, " Benzene - IARC Monographs on the Evaluation of Carcinogenic Risks to Humans " , em iarc.fr ,2018(acessado em 8 de setembro de 2019 )
- Kathryn Z Guyton , Dana Loomis , Yann Grosse , Fatiha El Ghissassi Lamia Benbrahim-Tallaa , Neela Guha , Chiara Scoccianti Heidi Mattock e Kurt Straif , " carcinogenicidade do tetraclorvinphos, parathion, malathion, diazinon, e glifosato ," The Lancet Oncology , vol . 16, n o 5,2015, p. 490-491 ( ISSN 1470-2045 , DOI 10.1016 / S1470-2045 (15) 70134-8 )
- Gabriella Andreotti , Stella Koutros , Jonathan N Hofmann , Dale P Sandler , Jay H Lubin , Charles F Lynch , Catherine C Lerro , Anneclaire J De Roos , Christine G Parks , Michael C Alavanja , Debra T Silverman e Laura E Beane Freeman , " Uso de glifosato e incidência de câncer no estudo de saúde agrícola ”, JNCI: Journal of the National Cancer Institute , vol. 110, n o 5,2018, p. 509–516 ( ISSN 0027-8874 , DOI 10.1093 / jnci / djx233 )
- Centre Léon-Bérard , IARC, “ Classificação do IARC por localizações cancerosas | Câncer e o meio ambiente ” ,29 de novembro de 2019(acessado em 29 de dezembro de 2019 )
- Centre National Hospitalier d'Information sur le Médicament (CNHIM), " Adverse react sheet " , em theriaque.org (acessado em 15 de setembro de 2019 )
- (em) Sachiko Ezoe , " Secondary Leukemia Associated with the Anti-Cancer Agent, Etoposide, a Topoisomerase II Inhibitor " , International Journal of Environmental Research and Public Health , vol. 9, n S 7,30 de novembro 12, p. 2444 ( DOI 10.3390 / ijerph9072444 , / pmc / articles / PMC3407914 /? Relatório = resumo, ler online )
- Barbara Deschler e Michael Lübbert , “ Acute myeloid leukemia: Epidemiology and etiology ”, Cancer , vol. 107, n o 9,2006, p. 2099-2107 ( ISSN 0008-543X , DOI 10.1002 / cncr.22233 )
- LLSCanada, " www.llscanada.org " (acessado em 1 ° de março de 2020 )
- Hoffman, Ronald et al. (2005). Hematology: Basic Principles and Practice (4ª. Ed.). St. Louis, Missouri: Elsevier Churchill Livingstone. p. 1074–75
- Acute Myeloid Leukemia , N Engl J Med 1999; 341.
- Botton 2017 , p. 500-501
- Schmidt, Cornu, Angellilo-Scherrer et al. , " Bases fisiopatológicas em hematologia geral: um auxílio de memória para hematologia " [PDF] , em www.2bib.ch ,2015(acessado em 10 de dezembro de 2019 ) , p. 149
- Ifrah 2018 , p. 68
- Sociedade Francesa de Hematologia, " Leucemia aguda, 3 - Sinais biológicos e diagnóstico " [html] ,1 ° de abril de 2010(acessado em 15 de dezembro de 2019 )
- Botton 2017 , p. 500
- (em) James W. Vardiman , " A revisão de 2016 da classificação da Organização Mundial da Saúde de neoplasias mieloides e leucemia aguda " , Blood , American Society of Hematology, vol. 127, n o 20,19 de maio de 2016, p. 2391-2405 ( ISSN 1528-0020 , DOI 10.1182 / blood-2016-03-643544 , resumo , ler online )
- (em) Karen Seiter, Emmanuel C. Besa et al. , “ Acute Myeloid Leukemia Staging - FAB and WHO Classifications for Acute Myeloid Leukemia ” , em emedicine.medscape.com ,30 de dezembro de 2015(acessado em 23 de abril de 2016 ) .
- "Atualização sobre leucemia mieloide aguda, setembro de 2016, p 3/16"
- " Tudo sobre doação | Don de Moelle Osseuse ” , em www.dondemoelleosseuse.fr (acessado em 11 de novembro de 2018 )
- Hartmut Döhner , Elihu Estey , David Grimwade , Sergio Amadori , Frederick R. Appelbaum , Thomas Büchner , Hervé Dombret , Benjamin L. Ebert , Pierre Fenaux , Richard A. Larson , Ross L. Levine , Francesco Lo-Coco , Tomoki Naoe , Dietger Niederwieser , Gert J. Ossenkoppele , Miguel Sanz , Jorge Sierra , Martin S. Tallman , Hwei-Fang Tien , Andrew H. Wei , Bob Löwenberg e Clara D. Bloomfield , “ Diagnóstico e gestão de AML em adultos: Recomendações de 2017 do ELN de um painel internacional de especialistas ”, Blood , vol. 129, n o 4,2017, p. 424-447 ( ISSN 0006-4971 , DOI 10.1182 / blood-2016-08-733196 )
- Martin S. Tallman , Eunice S. Wang , Jessica K. Altman , Frederick R. Appelbaum , Vijaya Raj Bhatt , Dale Bixby , Steven E. Coutre , Marcos De Lima , Amir T. Fathi , Melanie Fiorella , James M. Foran , Aric C. Hall , Meagan Jacoby , Jeffrey Lancet , Thomas W. LeBlanc , Gabriel Mannis , Guido Marcucci , Michael G. Martin , Alice Mims , Margaret R. O'Donnell , Rebecca Olin , Deniz Peker , Alexander Perl , Daniel A. Pollyea , Keith Pratz , Thomas Prebet , Farhad Ravandi , Paul J. Shami , Richard M. Stone , Stephen A. Strickland , Matthew Wieduwilt , Kristina M. Gregory , Lydia Hammond e Ndiya Ogba , “ Acute Myeloid Leukemia, Version 3.2019 , NCCN Clinical Practice Guidelines in Oncology ”, Journal of the National Comprehensive Cancer Network , vol. 17, n o 6,2019, p. 721-749 ( ISSN 1540-1405 , DOI 10.6004 / jnccn.2019.0028 )
- (in) Cancer Research UK, " Radiotherapy to the brain - Acute myeloid leukemia " ,16 de julho de 2019(acessado em 29 de dezembro de 2019 )
- (en + es) American Cancer Society, " Radiation Therapy for Acute Myeloid Leukemia (AML) " ,21 de agosto de 2018(acessado em 29 de dezembro de 2019 )
- Miguel A. Sanz , Pierre Fenaux , Martin S. Tallman , Elihu H. Estey , Bob Löwenberg , Tomoki Naoe , Eva Lengfelder , Hartmut Döhner , Alan K. Burnett , Sai-Juan Chen , Vikram Mathews , Harry Iland , Eduardo Rego , Hagop Kantarjian , Lionel Adès , Giuseppe Avvisati , Pau Montesinos , Uwe Platzbecker , Farhad Ravandi , Nigel H. Russell e Francesco Lo-Coco , “ Manejo da leucemia promielocítica aguda: recomendações atualizadas de um painel de especialistas do European LeukemiaNet ”, Blood , vol . 133, n o 15,2019, p. 1630–1643 ( ISSN 0006-4971 , DOI 10.1182 / blood-2019-01-894980 )
- Gustave Roussy , " Supportive care - Gustave Roussy " (acessado em 18 de março de 2020 )
- Institut Curie , " Ajudando você durante os tratamentos do Institut Curie " (acessado em 18 de março de 2020 )
- (in) . PDQ Adult Treatment Editorial Board, " Adult Acute Myeloid Leukemia Treatment (PDQ®) - Cancer Information Summaries PDQ - NCBI Bookshelf " [html] , Bethesda (MD): National Cancer Institute (US)8 de fevereiro de 2019(acessado em 17 de dezembro de 2019 )
- Agência Europeia de Medicamentos , " Dacogen " ,13 de maio de 2019(acessado em 3 de janeiro de 2020 )
- Botton 2017 , p. 504
- Agência de Biomedicina , “ a atividade de transplante Nacional CSH (2016) ” [PDF] , em www.agence-biomedecine.fr ,2017(acessado em 7 de janeiro de 2020 )
- Carreras 2019 , p. 27
- EMA , " Bulsilvex (busulfan) - Resumo das Características do Produto " [PDF] ,31 de agosto de 2017(acessado em 23 de junho de 2020 )
- Canadian Cancer Society, " Stem Cell Transplant for Acute Myelogenous Leukemia " (acessado em 23 de junho de 2020 )
- Ifrah 2018 , p. 77
- “ Hematologia. Onco-hematologia - Apresentação - EM consulte » ,5 de dezembro 11(acessado em 7 de janeiro de 2020 )
- (in) Cancer Research UK, " Total body radiotherapy (TBI) Acute myeloid leukemia " ,16 de julho de 2019(acessado em 29 de dezembro de 2019 )
- The Leukemia & Lymphoma Society of Canada, " Stem Cell Allogeneic Transplant " (acessado em 7 de janeiro de 2020 )
- The Leukemia & Lymphoma Society of Canada, " Reduced Intensity Allogeneic Stem Cell Transplant " (acessado em 23 de junho de 2020 )
- (en) European Society for Blood and Marrow Transplant , " Annual Report 2019 " [2019]2019(acessado em 23 de junho de 2020 ) ,p. 68
- Jeanette Prada-Arismendy , Johanna C. Arroyave e Sarah Röthlisberger , “ Molecular biomarkers in Aguda myeloid leukemia ”, Blood Reviews , vol. 31, n o 1,2017, p. 63-76 ( ISSN 0268-960X , DOI 10.1016 / j.blre.2016.08.005 )
- (in) American Cancer Society, " What's New in Acute Myeloid Leukemia (AML) Research? " ,24 de junho de 2019(acessado em 23 de junho de 2020 )
- Elihu Estey , Judith E. Karp , Ashkan Emadi , Megan Othus e Robert Peter Gale , “ Aprovações recentes de medicamentos para leucemia mieloide aguda recém-diagnosticada: presentes ou um cavalo de Tróia? », Leukemia , vol. 34, n o 3,2020, p. 671-681 ( ISSN 0887-6924 , DOI 10.1038 / s41375-019-0704-5 )
- (em) " isocitrato desidrogenase mutações nos mielóide malignidades " (Review " Leucemia " publicado online 11 de novembro de 2016), Natureza (revista) , n o 31,2017, p. 272-281 ( DOI 10.1038 / leu.2016.275 , leia online )
- "Ash, Clinicak News, 21 de outubro de 2016, AG-221 Clinical Results Promise“ Revolutionary ”Approach in AML"
- Starr P, “ Midostaurin a primeira terapia direcionada para melhorar a sobrevivência em AML: Potentially Practice-Changing ”, Am Health Drug Benefits , vol. 9, n o Especificação do problema,fevereiro de 2016, p. 1-21 ( PMID 27014400 , PMCID 4782225 )
- Alexander E. Perl , Giovanni Martinelli , Jorge E. Cortes , Andreas Neubauer , Ellin Berman , Stefania Paolini , Pau Montesinos , Maria R. Baer , Richard A. Larson , Celalettin Ustun , Francesco Fabbiano , Harry P. Erba , Antonio Di Stasi Robert Stuart , Rebecca Olin , Margaret Kasner , Fabio Ciceri , Wen-Chien Chou , Nikolai Podoltsev Christian Recher , Hisayuki Yokoyama , Naoko Hosono , Sung-Soo Yoon , I-Hwan Lee , Timothy Pardee , T. Amir Fathi , Chaofeng Liu , Nahla Hasabou , Xuan Liu , Erkut Bahceci e Mark J. Levis , “ Gilteritinib or Chemotherapy for Relapsed or Refractory FLT3-Mutated AML ”, New England Journal of Medicine , vol. 381, n o 18,2019, p. 1728-1740 ( ISSN 0.028-4.793 , DOI 10,1056 / NEJMoa1902688 )
- Arnaud Pigneux , Marie C. Béné , Philippe Guardiola , Christian Recherche , Jean-François Hamel , Mathieu Sauvezie , Jean-Luc Harousseau , Olivier Tournilhac , Francis Witz , Christian Berthou , Martine Escoffre-Barbe , Denis Guyotat , Nathalie Fegueberlinux , Chantalheberlinux , Mathilde Hunault , Martine Delain , Bruno Lioure , Eric Jourdan , Frederic Bauduer , François Dreyfus , Jean-Yves Cahn , Jean-Jacques Sotto e Norbert Ifrah , " Addition of Androgens Improves Survival in Idosos Com Leucemia Mielóide Aguda: A GOELAMS Study " , Journal of Clinical Oncology , vol. 35, n o 4,2017, p. 387-393 ( ISSN 0732-183X , DOI 10.1200 / JCO.2016.67.6213 )
- Agência Europeia de Medicamentos , " VIDAZA - Resumo das Características do Medicamento " [PDF] , em www.ema.europa.eu ,9 de julho de 2019(acessado em 25 de junho de 2020 )
- Agência Europeia de Medicamentos , " www.ema.europa.eu " [PDF] ,25 de outubro de 2019(acessado em 18 de março de 2020 )
- Ceylad, " Celyad relata a primeira resposta completa em paciente com LMA refratária e recidivante no estudo THINK " , no site ,3 de outubro de 2017(acessado em 18 de março de 2020 )
- Yuxin Liu , Jan Philipp Bewersdorf , Maximilian Stahl e Amer M. Zeidan , “ Imunoterapia em leucemia mieloide aguda e síndromes mielodisplásicas: o alvorecer de uma nova era? ”, Blood Reviews , vol. 34,2019, p. 67–83 ( ISSN 0268-960X , DOI 10.1016 / j.blre.2018.12.001 )
- (in) American Society of Clinical Oncology , " Leukemia - Acute Myeloid - AML: Statistics | Cancer.Net ” , em www.cancer.net ,janeiro de 2020(acessado em 27 de junho de 2020 )
- (en) National Cancer Institute , " Adult Acute Myeloid Leukemia Treatment (PDQ®) -Health Professional Version " em www.cancer.gov ,22 de janeiro de 2020(acessado em 27 de junho de 2020 )
- (in) Cancer Research UK , " Survival | Leucemia mieloide aguda | Cancer Research UK ” , em www.cancerresearchuk.org ,19 de julho de 2019(acessado em 27 de junho de 2020 )
- Mareike Rasche , Martin Zimmermann , Lisa Borschel , Jean-Pierre Bourquin , Michael Dworzak , Thomas Klingebiel , Thomas Lehrnbecher , Ursula Creutzig , Jan-Henning Klusmann e Dirk Reinhardt , “ Sucessos e desafios no tratamento da leucemia mieloide aguda pediátrica: uma retrospectiva análise dos ensaios AML-BFM de 1987 a 2012 ”, Leukemia , vol. 32, n o 10,2018, p. 2167–2177 ( ISSN 0887-6924 , DOI 10.1038 / s41375-018-0071-7 )
- Fundação ARC, " O que são leucemia infantil?" | ARC Foundation for Cancer Research ” , no site ,14 de fevereiro de 2020(acessado em 18 de março de 2020 )
- American Cancer Society , " Treatment Response Rates for Acute Myeloid Leukemia (AML) " , em www.cancer.org ,21 de agosto de 2018(acessado em 27 de junho de 2020 )
- Hoffman et al. 2005, p. 1071.
- Bennett JH, “ Dois casos de hipertrofia do baço e do fígado, nos quais a morte ocorreu por supuração do sangue ”, Edinburgh Med Surg J , vol. 64,1845, p. 413
- (de) R Virchow , Gesammelte Abhandlungen zur Wissenschaftlichen Medizin , Frankfurt, Meidinger,1856( leia online ) , “Die Leukämie” , 190
Bibliografia
![]() : documento usado como fonte para este artigo.
: documento usado como fonte para este artigo.
-
Norbert Ifrah ( diretor e coordenador), Marc Maynadié ( diretor e coordenador) et al. , Sociedade Francesa de Hematologia, Hematologia , Issy-les-Moulineaux, Elsevier Masson, col. "Os Repositórios das Faculdades",Maio de 2018, 3 e ed. , 400 p. ( ISBN 978-2-294-75108-0 e 9782294752636 , EAN 9782294752636 , observe BnF n o FRBNF45533912 ).

-
R. Costello, G. Venton, J. Colle, V. Ivanov, C. Mercier, L. Delassus e V. Baccini (Artigo 13-018-G-50), Leucemia mieloide aguda em adultos , Elsevier Masson , col. "EMC / Hematologia",2018, 13 p. ( ISBN 978-2-84299-505-8 , ISSN 1155-1984 , OCLC 726481102 , DOI 10.1016 / S1155-1984 (18) 83321-0 , leia online [html] ). .

-
Stéphane Vignot ( ed. E editor), Jean-Charles Soria ( ed. ) E Stéphane de Botton , Gustave Roussy & Université Paris Sud XI, Curso de quimioterapia antitumoral e tratamento médico do câncer , Paris,janeiro de 2018, 32 th ed. , 534 p. ( ISBN 978-2-9555469-9-4 ) , cap. 83 ("Leucemia mieloide aguda").

-
(en) Enric Carreras , Carlo Dufour , Mohamad Mohty e Nicolaus Kröger , European Society for Bone Marrow Transplantation, The EBMT Handbook: Hematopoietic Stem Cell Transplantation and Cellular Therapies , Cham, Switzerland, Springer,2019, 688 p. ( ISBN 978-3-030-02277-8 (editado incorretamente) e 978-3-030-02278-5 , DOI 10.1007 / 978-3-030-02278-5 , leia online [PDF] ).

Veja também
Artigos relacionados
links externos
Público geral- Orphanet
- Guia para pacientes publicado pela European Society of Medical Oncology (ESMO)
- Sociedade Francesa de Hematologia
- cancer.be
- cancer.ca
- ARC Foundation
- Laurette Fugain , associação comprometida com a luta contra a leucemia
- (en + es) Instituto Nacional do Câncer
- Hématocell.fr (laboratório de hematologia do Angers University Hospital)
- (en) European LeukemiaNet
- (en + es) Instituto Nacional do Câncer