Câncer de mama
Câncer de mama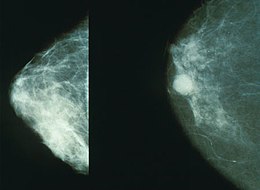 Mamografia mostrando câncer de mama à direita.
Mamografia mostrando câncer de mama à direita.
| Especialidade | Oncologia |
|---|
O câncer de mama é um tumor maligno da glândula mamária . Ou seja, é um câncer que se inicia nas unidades celulares cuja função é secretar leite, as unidades ducto-lobulares da mama , principalmente nas mulheres . 8 em cada 10 cânceres de mama ocorrem após os 50 anos.
O primeiro câncer do mundo, em 2016 afeta 1,8 milhão de mulheres por ano em todo o mundo, incluindo 50.000 mulheres na França. Espera-se que uma em cada oito mulheres seja diagnosticada com câncer de mama em sua vida. O tratamento do câncer de mama melhorou dramaticamente ao longo dos anos, levando a mais casos de remissão.
5 a 10% desses cânceres têm origem genética hereditária; 85 a 90% dos casos (a chamada forma esporádica ou não hereditária ) têm origem ambiental ou desconhecida. Uma proporção significativa de câncer de mama esporádico é induzida pela ingestão de hormônios, estrogênio e progesterona contidos em anticoncepcionais ou tratamentos contra a menopausa. Os fatores de risco também são o consumo de álcool , açúcar, laticínios, gorduras hidrogenadas , obesidade , falta de atividade física. A primeira gravidez tardia e a ausência de amamentação também promovem esse câncer.
O tratamento chamará, de acordo com os protocolos, de cirurgia, radioterapia, quimioterapia, a combinação desses tratamentos pode ser complementada pela terapia hormonal.
Epidemiologia
O risco aumenta significativamente com a idade entre 30 e 60 anos; é então homogêneo entre 60 e 80 anos; a idade média do diagnóstico é de 61 anos.
Existem certos fatores genéticos predisponentes, bem como fatores hormonais.
Deve-se notar que a incidência caiu significativamente (pouco menos de 9%) nos Estados Unidos desde 2003 e também na França, o que corresponderia a um menor uso de terapia de reposição hormonal para a menopausa .
Em 2002 , quase 1,1 milhão de novos casos foram avaliados, com mais de 400.000 mortes por câncer de mama. A incidência parece estar aumentando continuamente, com mais de 1,6 milhões de novos casos em 2010 e 425.000 mortes. Quase quatro milhões de mulheres desenvolvem câncer de mama . A frequência dos exames histológicos que concluem no “cancro” da mama depende sobretudo da intensidade do rastreio (ver sobrediagnóstico ). A mortalidade diminuiu significativamente desde a década de 1990 nos países desenvolvidos. Continua a crescer em outros países.
Câncer de mama na França
A França está entre os países onde a incidência de câncer de mama é muito alta em todo o mundo, e onde a taxa de incidência de câncer de mama aumentou mais rapidamente (2,4 por 100.000 mulheres por ano) no período 1980-2005, com uma queda nesta taxa entre 2000 e 2005 (+ 2,1 por 100.000 mulheres por ano).
- O câncer de mama causou cerca de 11.000 mortes a cada ano na década de 2000, a mortalidade é estável (11.201 mortes em 2005).
- Uma em cada oito mulheres sofre de câncer de mama na França.
- Representa mais de um em cada 3 novos casos de câncer (36,7% em 2008) de todos os novos cânceres em mulheres.
- Na década de 2000 , cerca de 50.000 novos cânceres de mama eram diagnosticados a cada ano.
- Em 2005 , esse número era de 49.814, o que corresponde a uma das maiores taxas de incidência da Europa. Esta taxa aumentou na França 2,4% em média ao ano durante 25 anos (de 1980 a 2005).
- Menos de 10% dos cânceres de mama ocorrem antes dos 40 anos, 25% ocorrem antes dos 50 anos, quase a metade antes dos 65 anos.
- Quase 10% das mulheres desenvolvem câncer de mama. 75% dos novos casos detectados dizem respeito a mulheres com mais de 50 anos e esse número está aumentando constantemente: 35.000 em 1995 , 42.000 em 2001 .
Este câncer é parte de um dos três cânceres para os quais a sobrevida aumentou desde que a taxa de sobrevida subiu de 80% para 87% no início dos anos 2000, de acordo com um relatório conjunto do Instituto de Vigilância em Saúde Pública da rede Francim. o Instituto Nacional do Câncer e os Hospitais de Lyon.
Câncer de mama no Leste Asiático
Câncer de mama na ChinaEntre as mulheres na China , o câncer de mama é o mais comum e a principal causa de morte por câncer. A mortalidade por câncer de mama aumentou nos últimos anos. Dados da Segunda e Terceira Pesquisa Retrospectiva Nacional de Causa de Morte na China estimam que a mortalidade por câncer de mama aumentou entre 1990-1992 e 2004-2005 de 3,84 por 100.000 para 5,09 por 100.000 habitantes. Em 2008, cerca de 169.000 novos casos de câncer de mama foram diagnosticados, e foi o tipo de câncer mais comumente diagnosticado em mulheres chinesas. Nesse mesmo ano, a mortalidade por câncer de mama foi de 5,7 por 100.000 habitantes, resultando em aproximadamente 44.900 mortes.
Câncer de mama no JapãoDe acordo com um estudo publicado em 2009, a incidência de câncer de mama é historicamente muito menor no Japão do que nos países ocidentais; entre 1998-2002 em Osaka, há uma taxa de 32,0 por 100.000 mulheres, que se compara a uma taxa de 105,6 por 100.000 mulheres brancas no Havaí e 107,5 por 100.000 mulheres japonesas no Havaí. O autor observa o maior consumo de alimentos à base de soja no Japão do que nos países ocidentais e seus efeitos nas taxas de câncer de mama no país.
Fatores de risco
Cânceres esporádicos (não familiares)
5 a 10% dos cânceres de mama diagnosticados são cânceres de mama geneticamente predispostos. Os cânceres não familiares constituem os 90 a 95% restantes. Um terço deles, nos países ocidentais, poderia ser evitado por uma mudança no estilo de vida.
Possíveis mecanismosMuitas moléculas ou coquetéis de moléculas parecem ser capazes de desencadear ou promover o câncer de mama; em relação aos mecanismos envolvidos:
- Uma inibição do sistema de resposta ao dano ao DNA pode estar envolvida em metade dos cânceres de mama, especialmente aqueles que são iniciados ou facilitados por hormônios usados para tratamentos hormonais da menopausa.
- Uma proteína ( Akt1 ) é superexpressada em 50% dos cânceres de mama esporádicos. Pode, portanto, predispor ao câncer de mama e / ou estar envolvido por outros processos (ambientais e não genéticos). A ativação de AKT1 resulta efetivamente na inibição por sequestro da proteína BRCA1 no citoplasma ; entretanto, se essa proteína não puder mais penetrar e circular no núcleo, o DNA não será mais reparado (como na ausência do gene BRCA1 no caso de muitos cânceres hereditários). AKT1 também é ativado por hormônios suspeitos de causar câncer de mama (cronicamente em mulheres em terapia hormonal longa baseada em estrogênio). Nesse caso, o gene BRCA1 não mutado pode ser interrompido, resultando em um risco aumentado de câncer de mama.
- Da mesma forma outra proteína; A “proteína quinase CK2” (uma enzima importante para a plasticidade das células epiteliais ), parece estar envolvida na progressão desses cânceres; a alteração da atividade dessa proteína é acompanhada por uma transformação de células epiteliais em células cancerosas (mais móveis e fonte de metástases). Essa proteína normalmente parece impedir o mecanismo celular denominado “ Transição epitelial-mesenquimal ” (EMT; processo de evolução das células epiteliais para o estado mesenquimal e mobilidade, acompanhado de resistência a certas drogas anticâncer ). Esta enzima combina dois elementos; uma “subunidade catalítica” (CK2α) e uma “subunidade reguladora” (CK2β). Uma disfunção da subunidade CK2β, permitindo a EMT, parece estar envolvida na produção de metástases para esse tipo de câncer.
O câncer de mama é frequentemente um câncer dependente de hormônio: fatores que aumentam os níveis de estrogênio estão, portanto, em risco. Basicamente, o risco de câncer de mama aumenta com o número de ciclos menstruais, sejam artificiais ( pílula de estrogênio-progestogênio ) ou naturais.
A terapia de reposição hormonal para a menopausa aumenta significativamente o risco de desenvolver câncer de mama.
A menopausa tardia e a puberdade precoce funcionam aumentando o número de ciclos menstruais e, portanto, os níveis de estrogênio. Os fatores da puberdade precoce são: obesidade infantil, aumento do consumo de proteínas animais (carne, leite ), consumo de bebidas açucaradas, exposição a desreguladores endócrinos .
Não fertilidade ou fertilidade tardiaMulheres que não tiveram filhos ou que tiveram sua primeira gravidez tardia (após os 30 anos) têm um risco significativamente maior de desenvolver câncer de mama, em comparação com aquelas que tiveram pelo menos um filho antes dos 30 anos. Na verdade, são os ciclos que precedem a primeira gravidez levada a termo que parecem os mais perigosos para os seios. A gravidez protege a mama, alterando as células da mama na direção de uma maior diferenciação. As células diferenciadas são menos sensíveis aos carcinógenos, principalmente hormonais. A gravidez, portanto, atua como uma vacina contra o estrogênio. Quanto mais cedo ocorrer a primeira gravidez, melhor funcionará.
Poluentes e outros desreguladores endócrinosA Endocrine Society , em nota escrita por especialistas internacionais, destaca o paralelismo entre o aumento da incidência do câncer de mama nos últimos 50 anos e a proliferação de desreguladores endócrinos , produtos químicos sintéticos com ação estrogênica ou estrogênica. Esses inúmeros produtos (os mais conhecidos são DES , DDT , Bisfenol A e dioxinas ), de várias fontes ( pesticidas , produtos químicos industriais, plásticos e plastificantes , combustíveis e outros produtos químicos onipresentes no meio ambiente), são uma grande fonte de preocupação para endocrinologistas . Assim, as meninas que foram altamente expostas no útero na década de 1960 ao DDT têm um risco quádruplo de câncer de mama, de acordo com um estudo publicado em meados de 2015. A comida desempenha um papel importante.
A Endocrine Society emite uma série de recomendações destinadas a
- aumentar a compreensão dos efeitos dos desreguladores endócrinos (inclusive por meio de pesquisas básicas e estudos clínicos);
- invocar o princípio da precaução ;
- advogar o envolvimento individual e de sociedades eruditas para divulgar o problema;
- fazer alterações legislativas.
Por razões que são mal compreendidas, a obesidade aumenta o risco de câncer de mama e, em particular, da rápida proliferação desse câncer. Isso foi demonstrado in vivo , bem como in vitro ; assim, quando células tumorais ( murinas ou humanas) são co-cultivadas com adipócitos maduros, estes aumentam as capacidades invasivas do câncer. Em geral, a obesidade dobraria o risco de câncer de mama.
A obesidade, ao aumentar a quantidade de tecido adiposo, aumenta o nível de estrogênio no sangue ao ativar uma enzima chamada aromatase . Na verdade, isso converte os hormônios do tipo androgênio em estrogênio . Isso continua após a menopausa ; Um estudo mostrou o aumento do risco de câncer de mama em mulheres na pós-menopausa com base no ganho de peso.
Os adipócitos cultivados com células cancerosas exibem um fenótipo modificado em termos de desengorduramento e uma diminuição nos marcadores de adipócitos associados à ativação anormal caracterizada pela superexpressão de proteases , em particular metaloproteinase -11, e citocinas pró-inflamatórias ( interleucina-6 (IL-6) ou IL-1β.
Por outro lado, as células tumorais do câncer de mama modificam as células gordurosas ( adipócitos ) da mama. Estas últimas secretam, em particular, fatores pró- inflamatórios , incluindo a interleucina 6 (que in vitro é suficiente para causar metástase nas células cancerosas). Isso poderia explicar por que a obesidade aumenta o risco de metástase e rápida disseminação desse câncer. Resta entender os determinantes dos diálogos entre as células cancerosas e os adipócitos, e tumores maiores e / ou envolvendo linfonodos contribuintes mostram níveis mais elevados de IL-6 em o tumor circundante t adipócitos.
Os adipócitos peritumorais exibem um fenótipo modificado e características biológicas específicas o suficiente para serem chamados de adipócitos associados ao câncer (ou CAA para adipócitos associados ao câncer ).
O consumo de gorduras animais, bem como o de ácidos graxos trans (que fazem parte da composição de muitas preparações na indústria alimentícia), têm se mostrado fatores de risco. Essa relação entre o nível de gordura animal ingerida e o câncer de mama é conhecida há muito tempo. A influência dos lipídios poliinsaturados é menos óbvia
Um estudo (Inserm-Gustave-Roussy, 1995-1998) mostrou que o risco de câncer de mama aumenta em quase 50% em mulheres com alto nível de ácidos graxos trans no sangue , produtos que podem estar presentes em alimentos processados, como pães industriais e biscoitos, tortas, bolos, batatas fritas, massa de pizza.
LacticíniosVários estudos científicos consideram o leite como um fator de risco para cânceres dependentes de hormônios, como os da próstata, ovários e mama. O risco aumentado estaria ligado ao aumento do nível de IGF-1 no sangue, ele próprio fortemente correlacionado com o consumo de leite. A ligação, portanto, parece ser estabelecida na fase pré-menopausa e também parece consistente com a ausência de câncer observada na população com síndrome de Laron , que não produz IGF-1 . A concentração de IGF-1 varia muito dependendo do tipo de leite (vaca, cabra, ovelha, etc.), se é leve, ou do método de criação de ruminantes ( somatotropina bovina ). No entanto, outros estudos estabelecem um papel protetor ligado ao conteúdo do leite em vitamina D e / ou cálcio.
Consumo de álcool e tabacoO aumento do risco e da frequência do câncer de mama está, pelo menos em parte, relacionado ao aumento do consumo de álcool pelas mulheres;
- Numerosos estudos demonstraram que o consumo de álcool (seja ele qual for; vinho , cerveja ou bebidas destiladas ) aumenta o risco de câncer de mama. Este risco aumenta em média 30% para três copos de álcool por dia. Meta-análises confirmaram o papel do álcool na gênese ou facilitação do câncer de mama. Um estudo descobriu que esse risco está superestimado, mas foi refutado por uma meta-análise baseada em 98 estudos de caso-controle e prospectivos.
- O risco aumenta em cerca de 10% por cada 10 g de álcool adicional consumido em média por dia com sensibilidades genéticas diferentes dependendo do indivíduo; certas subpopulações expostas a outros fatores de risco cancerígenos também podem ser mais sensíveis a ele. Este risco é agravado por outros fatores: ter mais de 50 anos, estar em fase de pós-menopausa, ser portadora de doença benigna da mama, tumor envolvendo receptores de estrogênio e / ou tumores avançados / invasivos.
- Esse risco dobra com o consumo crônico de álcool (em mulheres com índice de massa corporal normal (IMC <25), enquanto a obesidade é outro fator frequentemente citado).
- As consequências do álcool como fator ou co-fator cancerígeno na mama podem ser bastante rápidas, porque as estatísticas mostram que o impacto do consumo recente é mais significativo do que o do consumo antigo.
Existe uma correlação entre o tabagismo e a ocorrência desse câncer.
Falta de vitamina DA vitamina D e seus análogos farmacêuticos têm efeitos antiproliferativos e pró-diferenciação. Portanto, é importante para a prevenção e tratamento de cânceres em geral. Pode, em particular, limitar a produção excessiva de estrogênio , agindo sobre a aromatase .
O câncer de mama é frequentemente associado a baixos níveis de vitamina D (deficiência ou insuficiência em 78% dos casos, de acordo com um estudo com 145 pacientes). Um excesso de mortalidade por câncer (incluindo câncer de mama) em afro-americanos é atribuído à pigmentação da pele, que bloqueia mais raios ultravioleta do que o necessário nessas latitudes e dificulta significativamente a produção de vitamina D. Um estudo francês sobre a evolução ao longo de 10 anos de quase 68.000 mulheres confirmou a importância da ligação entre a deficiência de vitamina D e o aparecimento do câncer de mama. A análise do índice de exposição aos raios ultravioleta nessas mulheres mostrou que apenas aquelas que estavam mais expostas aos raios ultravioleta alcançaram proteção suficiente contra o câncer de mama para que a ingestão de alimentos tivesse um impacto mensurável; para todas as outras, a equipe do INSERM conclui que, quanto mais ao norte você mora, mais difícil é atingir esse limite de vitamina D, que protege contra o câncer de mama.
É um termo vago para qualquer doença da mama. Geralmente é reservado para anomalias benignas que podem levar à confusão com um tumor e para isso justificar uma amostra ( biópsia ) para identificá-los com precisão. Alguns podem promover câncer subsequente e justificar monitoramento regular.
Uma aparência densa na mamografia, especialmente se for extensa, aumentaria significativamente o risco de desenvolver câncer de mama.
OutroHistoricamente, foi encontrado em mulheres que se submeteram a muitas fluoroscopias quando a tuberculose pulmonar era muito comum. Esse risco também foi detectado em mulheres japonesas que foram irradiadas com doses não letais durante explosões nucleares em Hiroshima ou Nagasaki . Isto é, essencialmente, o início do XXI th casos de século radioterapia do tórax no tratamento de certos cancros - doença de Hodgkin , em particular - em mulheres jovens nos quais o risco de cancro da mama aumenta substancialmente. Certas novas modalidades de exames radiológicos, como a tomografia computadorizada coronariana , podem levar a irradiação suficiente para aumentar o risco de câncer de mama décadas após a realização do exame.
O trabalho noturno pode aumentar o risco de câncer de mama. Este risco foi legalmente reconhecido na Dinamarca e é objeto de compensação financeira.
A amamentação atua como um protetor contra o câncer de mama, em particular colocando os ovários para dormir e reduzindo o número de ciclos.
A interrupção da gravidez não aumenta o risco de câncer de mama
Em países ricos (não há estudos sobre esse ponto em outros lugares), uma altura de nascimento acima da média está correlacionada a um risco futuro de desenvolver câncer de mama. A exposição fetal a certos hormônios envolvidos no crescimento pode estar envolvida (a ser confirmada). 5% dos cânceres de mama em mulheres nascidas em países desenvolvidos são diretamente afetados.
No masculino1% do câncer de mama é desenvolvido por um homem. No mesmo estágio, o prognóstico é idêntico. No entanto, a glândula mamária no homem é muito pequena, o diagnóstico muitas vezes é tardio, por isso há muitos mais cânceres detectados em estágio avançado, acompanhados de envolvimento da pele ou planos profundos (T4). O risco de contrair câncer de mama aumenta em homens com histórico familiar de câncer de mama, principalmente quando há uma mutação nos genes BRCA1 e BRCA2.
Cânceres de família
5 a 10% dos cânceres de mama diagnosticados são cânceres de mama com predisposição genética, ou seja, entre 2.000 e 4.000 pessoas afetadas a cada ano, 550 a 1.000 mortes, na França. Em 2008, dez genes foram associados a um risco aumentado de câncer de mama. Nove estão ligados ao sistema de resposta a danos no DNA. O décimo codifica uma proteína que inibe a ação da enzima AKT1 (uma enzima cuja inibição também desempenha um papel em cânceres não genéticos). Dois desses dez genes (conhecidos como BRCA1 e BRCA2) são os únicos responsáveis por metade desses cânceres geneticamente predispostos, ou 2,5 a 5% de todos os cânceres de mama.
CaracterísticasNa maioria das vezes, esse tipo de câncer de mama aparece em mulheres sem nenhum problema de saúde específico. Muito raramente, a mulher é portadora de uma doença genética conhecida.
Vários sinais podem sugerir câncer de mama com predisposição genética :
- Idade jovem (média de 43 anos em vez de 60 nas formas não transmissíveis);
- História familiar de câncer de mama;
- Cânceres ocorrendo em ambas as mamas sucessivamente ou simultaneamente;
- Aparecimento de um segundo câncer no ovário ;
- Tipo histológico medular de câncer.
É do tipo autossômico dominante . Em uma mulher, a presença de uma única mutação do gene expõe um risco de 80% de desenvolver câncer de mama (em vez de 10% na ausência de uma mutação).
O risco corrido por mulheres que vêm de uma família onde existe um gene anormal depende se elas o herdaram ou não. Se o gene herdado não for anormal, o risco é o mesmo de outras mulheres; se o gene for mutado, eles terão 70% a 80% de chance de desenvolver câncer de mama. O problema é semelhante para os riscos de câncer de ovário ou de cólon . Em algumas famílias, esses cânceres podem ser observados na linha direta (avó, mãe, filha) ou em parentes próximos (tia, irmã, prima). Esses cânceres geralmente ocorrem na primeira parte da vida.
Um teste genético pode destacar esse risco, mas um teste para um gene mutado só é certo se for positivo (neste caso, todos os parentes devem ser acompanhados). Este ato muito especializado só deve ser solicitado para famílias cujas esposas possam apresentar uma hereditariedade em risco, comprovada por uma consulta oncogenética que estabelecerá a árvore genealógica dessa família.
Genes envolvidosvários genes são identificados, mas os dois principais são:
- BRCA1 no cromossomo 17 . Mais de 500 mutações ou variações de sequência já foram descritas.
- BRCA2 no cromossomo 13 . Mais de 100 mutações diferentes foram contadas.
Apenas uma parte de todas essas mutações aumenta o fator de risco para câncer. As mutações do BRCA2 (1 em 1460) são encontradas com mais freqüência do que as mutações do BRCA1 (1 em 1960). Essas mutações causam, além do risco excessivo de câncer de mama, um risco excessivo de câncer de ovário.
A probabilidade de desenvolver câncer de mama em um portador da mutação BRCA1 é de aproximadamente 65% antes dos 70 anos (45% para portadores da mutação BRCA2 ).
A evolução dos cânceres portadores de mutações em BRCA1 ainda é pouco compreendida: piora para alguns, para outros, gravidade semelhante para portadores de mutações em BRCA2 ou não portadores de mutações.
A prevalência dessas mutações permanece baixa em pacientes com câncer de mama (menos de 4% para BRCA1 , embora seja o dobro em judeus Ashkenazi).
Os outros genes envolvidos são PALB2, que está envolvido na estabilização de BRCA2 , ATM , CHEK2 , RAD51C , BARD1 ou TP53 .
Aconselhamento genéticoEm alguns países, qualquer mulher que deseje fazer isso pode se beneficiar de aconselhamento genético para determinar seu risco de câncer hereditário. Se a probabilidade de predisposição genética for maior que 25%, esses pacientes recebem um diagnóstico molecular. Essa pesquisa molecular é particularmente preditiva se conhecermos a mutação em um pai que já sofre de câncer de mama com predisposição genética.
Vigilância de mulheres de alto riscoMulheres com risco de predisposição genética ou portadoras de mutação são monitoradas por equipes de vigilância clínica a cada 6 meses a partir dos 20 anos e por mamografia anual a partir dos 30 anos . Entre os fatores que aumentam o risco estão a existência de carcinoma ductal in situ , considerado uma forma pré-cancerosa, e carcinoma lobular in situ , que é mais brando, mas pode evoluir para câncer em 20 a 30% dos casos identificados.
Triagem
A detecção e o tratamento de tumores quando eles são muito pequenos (menos de um centímetro de diâmetro) são possíveis graças à mamografia e ao monitoramento regular. Isso reduz o risco de mortalidade e permite tratamentos menos pesados e menos traumáticos do que a quimioterapia , cirurgia “mutiladora” (ablação). É entre as idades de 50 e 74 anos que as mulheres estão mais expostas a este tipo de cancro. A mamografia a cada dois anos permite um rastreio eficaz, mas que expõe um risco de sobrediagnóstico correspondente a um falso positivo : considera-se que a mulher tem cancro da mama quando não o tem, expondo-se assim a um tratamento injustificado com todos os efeitos secundários e riscos que segue. O benefício dessa triagem deve, portanto, ser cuidadosamente documentado. De acordo com uma meta-análise de 2003, uma redução significativa na mortalidade do rastreamento pode ser demonstrada em alguns casos; no entanto, a mesma meta-análise relata dois outros estudos concorrentes que não mostram nenhuma redução significativa. Esta existência de redução de risco é, no entanto, criticada.
Na França, uma estrutura de gestão departamental ou interdepartamental envia a todas as mulheres com idade entre 50 e 75 anos um convite para uma mamografia gratuita (100% de apoio financeiro da Previdência Social) a cada dois anos. O convite pode ser enviado a pedido do clínico geral , do ginecologista ou da própria mulher. A visita deve ser feita a um radiologista credenciado, membro da rede especializada em rastreio instituída ao nível dos departamentos. Esta estratégia baseia-se, em particular, em um relatório de perito elaborado em 2001-2002 pelo Departamento de Avaliação de Tecnologia da Agência Nacional de Avaliação e Acreditação de Saúde. O objetivo declarado deste relatório incluía uma lembrança das recomendações francesas em vigor. O relatório concluiu que, uma vez que a ineficácia da mamografia de rastreamento não foi comprovada, as recomendações em uso para o rastreamento do câncer de mama devem ser mantidas.
Uma ultrassonografia associada à mamografia pode detectar um maior número de câncer, mas está associada a um maior número de falsos positivos (biópsia invalidando o diagnóstico de câncer). O lugar desse exame na estratégia de triagem, portanto, ainda precisa ser avaliado.
A ressonância magnética (RM) também seria um exame promissor com maior sensibilidade do que a mamografia.
Auto - exame era uma técnica de triagem muito popular nos anos 1980 e 1990, que ainda foi recomendado, mas não foi provado ser eficaz.
O uso da termografia infravermelha, para detecção, é um exame com menos efeitos colaterais (sem radiação), com melhor sensibilidade , menos falsos positivos e detecção mais precoce que a mamografia. O custo da termografia também seria significativamente inferior ao da mamografia, cujo orçamento anual é de 250 milhões de euros. No entanto, em 2017, a termografia quase não era usada na França. A técnica mostrou sua simplicidade por meio de uma notícia.
Além de 75 anos, o benefício da triagem sistemática não foi demonstrado. Ele parece ser fraco entre as idades de 70 e 75 anos. Antes dos 50 anos, o interesse é questionável, sem diminuição comprovada da mortalidade.
Sobrediagnóstico
Antes da menopausa , o rastreamento sistemático não se mostrou eficaz porque anormalidades suspeitas mínimas são comuns. As desvantagens, neste caso, parecem superar as vantagens, exceto para mulheres em risco.
O risco da triagem sistemática é fazer um diagnóstico incorreto e levar a um tratamento injustificado, com um custo e um risco como consequência. Isso é chamado de sobrediagnóstico . No câncer de mama, a mamografia pode levar a uma taxa significativa de sobrediagnóstico. Essa proporção pode variar de um em dez a um em quatro, ou mesmo um em cada dois. A proporção entre o número de vidas salvas e o número de mulheres com um sobrediagnóstico (refletindo parcialmente o que é chamado de relação benefício / risco de um exame) pode, portanto, variar de 1 em 2 a 1 em 10.
A explicação para esses diagnósticos excessivos não é inequívoca: má interpretação de documentos, cânceres de evolução muito lenta ou mesmo regressão espontânea de certos tumores malignos.
No entanto, de acordo com o departamento de doenças crônicas do Instituto Francês de Vigilância em Saúde Pública , essas análises devem no futuro permitir tornar o rastreamento ainda mais eficiente com o objetivo de identificar cânceres que irão evoluir daqueles que permanecerão latentes, sem questionar o benefício da própria triagem.
Seios densos
Para mamas densas ou extremamente densas, uma mamografia pode ser ineficaz para detectar o câncer. Estudos mediram que as mamografias não detectam câncer em quase um terço a metade dos casos de mulheres com seios densos .
O tecido mamário denso interfere na capacidade de detectar o câncer com uma mamografia. Agindo como uma nuvem, o denso tecido mamário é branco e pode mascarar o câncer, que também parece branco.
A densidade da mama pode ser medida pelo BI-RADS usando um sistema de pontuação de 1-4. Este sistema permite aos radiologistas medir e descrever a densidade das mamas
BI-RADS 1: tecido mamário denso <25% BI-RADS 2: tecido mamário denso entre 26 e 50% BI-RADS 3: tecido mamário denso entre 51 e 75% BI-RADS 4: tecido mamário denso> 75%
Quase metade das mulheres nos Estados Unidos têm seios densos. Em alguns estados, os radiologistas têm a obrigação legal de fornecer às mulheres a densidade de suas mamas para que possam ter uma conversa informada com sua equipe de saúde sobre quais exames adicionais podem precisar.
Cinco fatos sobre o tecido denso da mama:
. 40% das mulheres têm seios densos. . a densidade da mama é um dos preditores mais confiáveis da ineficácia da mamografia na detecção do câncer existente. . a mamografia não detecta um câncer existente em um terço a metade dos casos, de acordo com os estudos, para as mamas densas. . A densidade mamária é um preditor bem estabelecido do risco de câncer de mama. . a alta densidade da mama é um fator de risco mais alto do que ter dois parentes de primeiro grau com câncer de mama.
Uma ultrassonografia combinada com uma mamografia pode detectar um maior número de cânceres para mamas densas e hiper-densas. Em um ultrassom, alguns cânceres de mama aparecem em preto e, portanto, podem ser detectados. A ultrassonografia da mama por si só não é suficiente para o rastreamento do câncer de mama.
Outro tipo de varredura é a ressonância magnética.
Outro tipo de análise foi desenvolvido nos Estados Unidos para superar a ineficácia das mamografias para o rastreamento do câncer em seios densos. Breast Molecular Imaging (MBI) é uma ferramenta de diagnóstico secundária altamente eficaz .
Mesmo com um resultado de mamografia negativo para mulheres com mamas densas (ou que são consideradas de alto risco para câncer de mama), testes adicionais de MBI devem ser considerados.
Uma imagem MBI representa uma análise funcional molecular ativa dos tecidos devido à obtenção de um rádio-traçador injetado nas veias. Nessas imagens, o tecido saudável, denso ou não, aparece em preto e o tecido doente aparece em branco, devido à absorção mais rápida dos raios gama contidos na cavidade do rádio-traçador.
Diagnóstico
Clínico
A palpação da mama é o primeiro exame a ser realizado. Devido à sua localização anatômica, as mamas são fáceis de sentir, principalmente quando são de tamanho médio ou pequeno. Recomenda-se que as próprias pacientes realizem este teste rotineiramente no final da menstruação.
Durante a palpação, a suspeita é feita a partir da descoberta de um nódulo , que pode ser detectado pela palpação com cerca de 1 cm de diâmetro. A irregularidade pode não ser dolorosa, mas qualquer anormalidade recente deve atrair a atenção da paciente e de seu médico.
Entre as irregularidades que o paciente pode observar por conta própria:
- uma covinha ou ruga cavando a superfície da mama com aparência de “casca de laranja”;
- uma deformação do mamilo , retraindo-o para dentro;
- uma aparência eczematosa do mamilo que se torna vermelha, com crosta ou erodida;
- secreção mamilar, especialmente se for sanguinolenta ou enegrecida.
A observação de um desses sinais deve levar a uma consulta médica muito rapidamente. Porém, só o médico poderá julgar quais exames complementares são necessários, pois todos esses sinais não são encontrados apenas no caso dos cânceres. Um nódulo pode ser de natureza benigna:
- quando é de consistência sólida, pode ser um adenofibroma que se desenvolveu na glândula mamária. Isso pode se desenvolver devido a um ambiente bacteriano específico, que pode ou não se transformar posteriormente em adenocarcinoma .
- quando é de natureza líquida, pode ser um cisto .
Mamografia
O médico pode decidir ter seu primeiro diagnóstico confirmado por uma mamografia . A ultrassonografia é um exame complementar que pode ajudar a localizar a falha para facilitar a remoção ou reconhecer se é um cisto cheio de líquido, mas nunca pode substituir a mamografia. A mamografia, realizada regularmente e como parte dos programas de rastreamento , pode diagnosticar a doença em um estágio suficientemente precoce para que o tratamento seja o mais conservador possível e ao mesmo tempo eficaz. Na verdade, desde que o tamanho do tumor seja inferior a 1-2 cm, as chances de recuperação são próximas a 100%.
Confirmação do diagnóstico
Se todos os exames ainda não permitirem um bom diagnóstico e persistirem as dúvidas, é necessário considerar uma amostra colhida na maioria das vezes por uma grande agulha (trocar) sob anestesia local sem internação. A amostra, ou biópsia , geralmente é realizada sob um guia de ultrassom ou radiologia; falamos então de biópsia guiada por ultrassom e biópsia estereotáxica da mama. O diagnóstico de certeza será feito pelo estudo anatomopatológico da amostra colhida.
Avaliação da extensão
A busca por metástases é fundamental na estratégia de tratamento do câncer de mama. Mas, apesar dos muitos estudos realizados ou do conhecimento aprofundado de certas explorações, atualmente não existe uma estratégia validada para a busca sistemática de metástases no câncer de mama.
A maioria das recomendações atualmente propõe uma investigação de extensão, incluindo radiografia de tórax, ultrassom do fígado e cintilografia óssea. Para tumores muito pequenos, esta avaliação pode ser opcional. Por outro lado, para tumores avançados (inflamatórios, tumores multifocais, invasão de linfonodos significativa), o risco metastático inicial é alto e pode justificar uma avaliação mais aprofundada, incluindo uma tomografia computadorizada de corpo inteiro (TC) e ressonância magnética de mama .
O tamanho do tumor, a existência de linfadenopatia metastática, a existência de envolvimento da pele ou da parede torácica ou de metástases à distância permitem estabelecer uma classificação clínica dos cancros da mama.
| Classificação TNM | Descrição |
|---|---|
| Tx | Tumor que não pode ser avaliado por falta de informação |
| T0 | Sem evidência de tumor primário |
| Lsso | Carcinoma ductal in situ ou carcinoma lobular in situ ou doença de Paget do mamilo sem tumor subjacente |
|
T1 T1a T1b T1c |
Tumor menor que 2 cm em sua maior dimensão - T <0,5 cm - T entre 0,5 e 1 cm - T entre 1 e 2 cm |
| T2 | Tumor maior que 2 cm e menor que 5 cm em sua maior dimensão |
| T3 | Tumor maior que 5 cm em sua maior dimensão |
|
T4 T4a T4b T4c T4d |
Tumor de qualquer tamanho com extensão: - para a parede torácica - edema de pele ou ulceração ou nódulo de permeação - para a pele e parede torácica Câncer inflamatório |
Diferentes tipos de câncer de mama e carcinoma
Classificação da OMS
O estudo anatomopatológico mostra a existência de diferentes tipos de câncer de mama. De acordo com a Organização Mundial da Saúde , a tabela a seguir mostra a classificação histológica dos cânceres de mama utilizada em todos os centros de câncer.
Tal como acontece com qualquer epitelial do tumor, não são cancros in situ . A variedade mais comum de câncer de mama é o tipo ductal .
| Tumores epiteliais não infiltrantes |
| Carcinoma ductal in situ (intracanal) (DCIS) |
| Carcinoma lobular in situ (LCIS) |
| Tumores epiteliais infiltrantes |
| Carcinoma ductal invasivo NOS (nenhuma indicação adicional) |
| Carcinoma ductal invasivo com componente intracanal predominante |
| Carcinoma lobular invasivo |
| Carcinoma mucinoso (colóide) |
| Carcinoma medular |
| Carcinoma papilífero |
| Carcinoma tubular |
| Carcinoma adenóide cístico |
| Carcinoma secretor juvenil |
| Carcinoma apócrino |
| Carcinoma metaplásico do tipo célula escamosa |
| Carcinoma metaplásico do tipo de célula fusiforme |
| Carcinoma condróide e ósseo metaplásico |
| Carcinoma metaplásico de tipo misto |
| Doença de Paget do mamilo |
Câncer inflamatório
O câncer de mama inflamatório é uma forma muito rara de câncer de mama (1-4%) que se desenvolve rapidamente em alguns dias ou semanas. Ele se espalha pela linfa rapidamente, sem ter tempo para formar um tumor. O bloqueio dos vasos linfáticos pelas células cancerosas é a causa da inflamação local da mama de importância variável. O diagnóstico de abscesso mamário costuma ser mencionado inicialmente, principalmente porque os exames de imagem (mamografia e ultrassom) costumam ser negativos. Qualquer persistência de uma vermelhidão mais ou menos dolorosa da mama requer biópsias, que por si só confirmarão a doença. O tratamento é baseado principalmente na quimioterapia, cujo progresso recente permitiu a cura em um grande número de casos.
Classificação histológica e molecular
No contexto da pesquisa do câncer de mama, quatro tipos de câncer de mama são distinguidos principalmente de acordo com sua morfologia e a presença de três marcadores moleculares: o do receptor de estrogênio (ER) e a superexpressão do receptor, a progesterona (PR) e o Marcador HER2 , sendo o último um receptor do tipo EGFR. As quatro classes resultantes são:
- Basal ou triplo negativo: ER- / PR- / HER2-
- Superexpressão de HER2: ER- / PR- / HER2 +
- Luminal A: ER + / PR + / HER2-
- Luminal B: ER + / PR + / HER2 +
O nome dos tipos basal e luminal vem da semelhança dos tumores com os tecidos epiteliais normais da mama correspondentes. Em geral, os cânceres basais e com superexpressão de HER2 têm um prognóstico clínico ruim.
Estudos baseados no uso de chips de DNA sistematicamente em coortes de pacientes também foram capazes de isolar diferentes assinaturas de expressão gênica e os cânceres de mama do tipo luminal tendem a expressar genes e proteínas GATA3 , KRT19 do que aqueles do tipo basal, por outro lado não expressa estes, mas entre outros ETS1 e CD44 .
Tratamentos
Tal como acontece com todos os cancros, o ideal é (do ponto de vista médico) a remoção cirúrgica do tumor, o que ao mesmo tempo permite fazer o diagnóstico com segurança. O próximo problema é fazer a avaliação da extensão : presença ou não de linfonodos afetados, presença ou ausência de metástase.
No entanto, a mutilação dos seios geralmente corresponde para as mulheres à mutilação psicológica e social, sendo os seios um dos símbolos mais fortes da feminilidade. Algumas mulheres podem vivenciar essa mutilação como uma negação de sua feminilidade e, portanto, de sua personalidade.
Existem também outros tratamentos, como quimioterapia , radioterapia e terapia hormonal , que em alguns casos podem ser usados para reduzir o tumor antes da cirurgia. A eficácia e os riscos de cada tipo de tratamento dependem do tipo de câncer, sua extensão e local.
Estratégia terapêutica
Existem muitos tratamentos para o câncer de mama, mas eles devem ser sempre individualizados para um tratamento ideal. Assim, a análise genômica do câncer de mama revelaria cerca de cinquenta tipos diferentes de câncer de mama, cada tipo ou grupo dos quais seria suscetível a uma terapia direcionada específica.
Para o câncer de mama localizado, o tratamento quase sempre tem um objetivo curativo. É baseado nas quatro armas terapêuticas que são cirurgia, quimioterapia, radioterapia e terapia hormonal. A cirurgia é um passo essencial na cura do câncer de mama, com outros tratamentos geralmente voltados apenas para reduzir o risco de recaída. Portanto, serão indicados se esse risco for significativo e se o suposto benefício do tratamento for suficiente, pois todos esses tratamentos têm efeitos colaterais. O benefício esperado deve, portanto, ser pesado em relação ao risco de complicações.
Para câncer de mama metastático: nesta fase de desenvolvimento, é muito raro poder oferecer um tratamento curativo. Mas os tratamentos modernos muitas vezes permitem estender a sobrevida por vários anos. É impossível detalhar aqui as diferentes estratégias terapêuticas possíveis porque dependem de um grande número de fatores. O tratamento do câncer de mama metastático começa com quimioterapia e terapia hormonal. O tratamento cirúrgico ou radioterápico dos locais metastáticos pode ser considerado para fins curativos quando todos os locais são acessíveis ao tratamento (por exemplo: metástases hepáticas ou vertebrais únicas) ou para fins paliativos ( por exemplo: irradiação de um osso metastático dolorido).
Existem vários marcadores genéticos que se correlacionam com o prognóstico do câncer de mama e, portanto, podem guiar o tratamento.
De marcadores moleculares de gravidade e prognóstico de cancro da mama também existir. As metalotioneínas (MT) são uma. Eles se ligam prontamente a certos metais e são codificados por pelo menos 10 genes MT funcionais que estão associados à proliferação de células de câncer de mama, em particular cânceres ductais invasivos de mama. Isso torna o TM um biomarcador prognóstico para câncer de mama detectável por imunohistoquímica . Quanto mais MTs são expressos no câncer de mama, mais grave é o câncer.
Alguns tratamentos (agentes alquilantes ou tamoxifeno ) podem ser inibidos pela superexpressão de metalotioneína (por exemplo, em um paciente que sofreu envenenamento por metais pesados)
Cirurgia
Remoção de tumorExistem três tipos de cirurgia de mama: lumpectomia (remoção do tumor), segmentectomia (remoção de parte da mama) e mastectomia (remoção de toda a mama).
Nos casos em que o tumor é tratado precocemente, a cirurgia mínima (cirurgia conservadora) é possível. Às vezes você tem que tirar toda a mama. A cirurgia reconstrutiva pode ser feita ao mesmo tempo ou secundariamente.
- Ilustração da cirurgia reconstrutiva da mama: recuperação de parte dos músculos do abdômen ( restus abdominus ) para reconstrução da mama, Instituto Nacional do Câncer .
Essa técnica consiste na retirada dos linfonodos localizados na cavidade axilar (ao nível da axila). Essa operação tem muitos efeitos colaterais, pois a ablação desestabiliza a rede linfática , o que pode levar ao aparecimento de linfedema (braço grande). É com o objetivo de reduzir esses efeitos colaterais que a técnica do linfonodo sentinela foi implementada.
Técnica de linfonodo sentinelaEm um tumor, o linfonodo sentinela é o primeiro a receber drenagem linfática.
O linfonodo sentinela é identificado pela injeção de um corante, acompanhado ou não de um colóide radioativo. Em seguida, é retirado para permitir um estudo anatomopatológico. Se o nó estudado for saudável, essa técnica elimina a necessidade de dissecção axilar (retirada de quase todos os nós da região), o que levaria a sequelas importantes. Pode ser aplicado em pacientes com tumor inferior a 3 centímetros e afetar até 70% deles.
Essa técnica é validada, com uma taxa de erro inferior a 10%.
Prevenção da dor pós-operatóriaA redução do risco de dor pós-operatória crônica pode ser obtida realizando-se anestesia loco-regional no momento da cirurgia. Três a doze meses após a cirurgia de câncer de mama, a dor crônica pós-operatória pode ser prevenida em uma em cada sete pessoas ( número de pessoas a serem tratadas ). Embora encorajadores, esses resultados são baseados em evidências de baixo nível.
Monitoramento pós-operaçãoApós o tratamento inicial, é fundamental que o paciente seja monitorado regularmente.
Não são necessários mais exames, mas a mamografia bilateral anual é essencial, especialmente no caso de cirurgia conservadora. Dependendo do caso, pode ser combinado com outros exames complementares definidos de acordo com cada caso.
Mesmo o câncer de mama tratado de forma ideal pode ocorrer localmente ou à distância ( metástase ). A recorrência pode ocorrer anos após o tratamento inicial, daí a importância de manter a vigilância.
Radioterapia
Reduz a mortalidade desse câncer, mas requer uma técnica irrepreensível para diminuir a irradiação de tecidos saudáveis que pode levar a uma mortalidade excessiva por patologia cardiovascular. É feita uma distinção entre radioterapia nas mamas e nas áreas dos nódulos linfáticos. Em caso de cirurgia conservadora, a radioterapia deve ser sempre realizada, pois reduz significativamente o risco de recorrência local. A radioterapia será tanto mais importante quanto mais jovem for a mulher. No caso de retirada total da mama, a radioterapia está indicada, em alguns casos, para reduzir o risco de recorrência local. A irradiação das cadeias ganglionares depende da localização do tumor e do resultado do exame anatomopatológico dos gânglios.
Efeitos colaterais de longo prazoO risco de mortalidade secundária à radioterapia em comparação com o risco de mortalidade cardiovascular não parece aumentar até a terceira década após o tratamento, de acordo com um estudo que acompanhou mais de 500.000 mulheres.
Um estudo europeu sobre os riscos para o feto no contexto da radioterapia ou quimioterapia para o tratamento do câncer mostrou que os fetos cuja mãe foi tratada durante a gravidez não teriam mais defeitos cardíacos do que uma criança não exposta.
Para identificar os riscos de fibrose mamária induzida por radioterapia, um teste foi desenvolvido pela Inserm para medir a "taxa de apoptose linfocítica induzida por rádio (TALRI)". Quanto mais alto o nível de TALRI, menor o risco de fibrose mamária.
Quimioterapia
Consiste na administração de medicamentos anticâncer em intervalos fixos, geralmente a cada 3 semanas. O número de cursos de quimioterapia adjuvante (quimioterapia realizada após a cirurgia) para câncer de mama está entre 4 e 6. As vantagens da quimioterapia adjuvante sobre o tratamento cirúrgico sem quimioterapia são uma redução significativa na mortalidade e uma menor taxa de recorrência. No caso de envolvimento dos linfonodos axilares, o esquema que combina 3 ciclos de quimioterapia com antraciclina (Farmorrubicina °) e ciclofosfamida (Endoxan °) e, em seguida, 3 ciclos com docetaxel (Taxotere °) é atualmente a referência. Para cânceres sem invasão de linfonodo axilar, a busca por fatores de mau prognóstico que possam explicar um desfecho desfavorável (alto grau histológico, ausência de receptores hormonais, tumor com tamanho maior que 15 ou até 10 mm para alguns, etc.) também torna possível para indicar a indicação de 'quimioterapia adjuvante.
No caso de um tumor avançado ou inflamatório, às vezes é necessário iniciar o tratamento com quimioterapia ( quimioterapia neoadjuvante ) para reduzir o tamanho do tumor e, possivelmente, permitir uma cirurgia conservadora.
A quimioterapia neoadjuvante também é usada para limitar o tamanho da excisão: uma mastectomia às vezes é suficiente quando uma mastectomia com quimioterapia adjuvante foi inicialmente planejada.
Nesta última indicação, enquanto a mortalidade geral, o tempo de agravamento da doença e a taxa de recorrência à distância não são diferentes da quimioterapia adjuvante, as recorrências loco-regionais são mais frequentes. Atualmente, não existe um protocolo de quimioterapia neo-adjuvante padrão.
Contras: fadiga geral, náuseas e vômitos, queda temporária de cabelo. Eles variam de acordo com os produtos utilizados e são cada vez mais controlados.
Vários produtos se mostraram eficazes no tratamento adjuvante do câncer de mama e possuem protocolo de referência, mas outros produtos estão entrando no mercado e / ou em estudo.
Terapias direcionadas
O Trastuzumab revolucionou o tratamento de muitos pacientes. Outros medicamentos estão sendo avaliados. Essas moléculas são frequentemente caracterizadas por uma boa tolerância, porém são produtos particularmente caros.
TrastuzumabAlguns cânceres de mama superexpressam o gene Her2 de forma significativa (isso diz respeito a cerca de 25% dos cânceres de mama, muitas vezes com um prognóstico ruim, uma vez que Her2 - ou CerbB2 - é o receptor de membrana que torna possível ativar uma das vias de aumento da proliferação celular). As células cancerosas, então, exibem um vício oncogênico , sendo dependentes para sua sobrevivência do funcionamento da via de sinalização induzida por Her2 . Isso é inibido pelo trastuzumabe (Herceptin °), um anticorpo monoclonal que bloqueia esse receptor. Herceptin foi usado pela primeira vez em uma situação paliativa. Nesse contexto, o Herceptin possibilitou, em média, dobrar o tempo de sobrevida desses pacientes. Adicionada à quimioterapia adjuvante, a infusão de Herceptin ° a cada 21 dias durante 12 meses reduz o risco de recidiva em pacientes com HER2 + pela metade e a mortalidade em cerca de um terço.
Desde novembro de 2017, o Ontruzant, um medicamento biossimilar do trastuzumab , detém a primeira Autorização de Introdução no Mercado emitida pela Comissão Europeia , permitindo a sua distribuição na União Europeia , bem como na Noruega , Islândia e Liechtenstein .
BevacizumabEm 2007 , o bevacizumabe ( Avastin ) foi usado no câncer de mama metastático (autorização de comercialização na França em 2007, metastático de primeira linha). É um anticorpo monoclonal anti- VEGF , administrado por infusão. Ele liga-se selectivamente a este factor de crescimento e, assim, bloqueia neo- angiogénese . Combinado com o paclitaxel , este tratamento duplica o tempo de resposta (tempo até a progressão da doença). Por outro lado, não há aumento no tempo de sobrevivência.
No entanto, na França, em maio de 2011 , a Haute Autorité de Santé concluiu: “Dado o baixo ganho na sobrevida sem recorrência e a falta de melhora na sobrevida geral com a combinação bevacizumabe / taxano versus taxano, o benefício de adicionar bevacizumabe ao paclitaxel está menos bem estabelecido hoje. Esse interesse é limitado a pacientes que são negativos para receptores HER2 , estrogênio e progesterona . " .
LapatinibO lapatinib ( Tyverb ) administrado por via oral é um inibidor da tirosina intracelular da atividade da quinase dos receptores HER2 e HER1 (EGFR). Em pacientes com superexpressão de HER2, em progressão tumoral sob herceptina e já tendo recebido antraciclinas e taxanos, a combinação lapatinibe- capecitabina duplica o tempo de resposta em comparação com a capecitabina isolada, sem benefício na sobrevida geral. A Autorização de Introdução no Mercado foi obtida em 2008.
Terapia hormonal
Em cerca de dois terços dos cânceres de mama, as células cancerosas têm excesso de receptores hormonais. Diz-se então que o tumor é sensível aos hormônios porque o estrogênio estimula a proliferação cancerosa por meio desses receptores. No câncer de mama, os tratamentos hormonais atuarão reduzindo o nível de estrogênio no sangue e, portanto, estimulando os receptores hormonais (castração, anti-aromatases) ou bloqueando os receptores hormonais ( antiestrogênio ).
Supressão ovariana- cirúrgico, por laparotomia ou laparoscopia
- radiação, fazendo 12 a 16 Gray em 4 a 8 frações em uma pequena pelve, após ter identificado a posição dos ovários por ultrassom;
- Médico, geralmente usando agonistas LHRH
- Leuprorrelina , Enantona LP 3,75 mg / 4 sem
- Goserelina , Zoladex 3,6 mg / 4 sem
- Nota: Decapeptyl não possui Autorização de Introdução no Mercado para câncer de mama.
-
Tamoxifeno 20 mg d −1
- Mecanismo: antagonista parcial do receptor de estradiol
- Precaução: fazer exame endometrial 1 / ano, verificar função hepática e triglicerídeos, dosar estradiol no plasma e adicionar LHRH se aumentado, contracepção eficaz (teratogênica).
-
Fulvestrant 250 mg IM a cada 28 dias
- Mecanismo: antagonista do receptor de estrogênio sem ação agonista parcial.
O uso de tamoxifeno é benéfico se houver receptores de estrogênio no tumor, independentemente da idade do paciente. A duração ideal da aplicação da terapia hormonal adjuvante com tamoxifeno é de 5 anos na dose de 20 mg d -1 . O uso de tamoxifeno reduz o risco de recorrência em 8% e o risco de morte em 5%.
Anti-aromatasesDesde 2004, novas moléculas podem ser oferecidas às mulheres na pós-menopausa. Esses são os inibidores da aromatase . As duas moléculas mais avaliadas são o anastrozol e o letrozol . Seu perfil de toxicidade é diferente do tamoxifeno. A administração dessas duas moléculas permite reduzir as recidivas após a cirurgia do câncer de mama, sem benefício em termos de sobrevida global ( versus tamoxifeno).
-
Letrozol , Femara 2,5 mg d -1
- Mecanismo: inibidor não esteróide de aromatase
- Precaução: densidade óssea, dislipidemia
-
Anastrozol , Arimidex 1 mg
- Mecanismo: inibidores não esteróides da aromatase
- Precaução: densidade óssea, dislipidemia
-
Exemestano , Aromasina 25 mg
- Mecanismo: inibidor de esteróide aromatase
- Precaução: densidade óssea, dislipidemia
Prevenção: como reduzir o risco
Sabendo que o câncer de mama é uma doença hormonal, qualquer ação ou terapia destinada a reduzir a duração e a intensidade da exposição ao estrogênio ou a desreguladores endócrinos que mimetizam esses estrogênios é teoricamente considerada eficaz.
Ações ou eventos que reduzem o risco
Vários tipos de ações podem ser tomadas para reduzir o risco de desenvolver câncer de mama.
Opções ginecológicasOs fatores de risco têm um denominador comum: o aumento da fecundação hormonal da mulher: direto, para os tratamentos hormonais da menopausa, a pílula de estrogênio-progestagênio, o aumento do número de ciclos menstruais (baixo número de gestações ou tempos curtos de amamentação), ou indiretamente via aumento da atividade da enzima aromatase na gordura, para álcool, sobrepeso, falta de atividade física. Assim, uma prevenção primária do câncer de mama poderia ser proposta, envolvendo uma modificação do estilo de vida
A escolha da pílula anticoncepcionalIsso é a favor de pílulas que não contenham a atividade ovariana de bloqueio de estrogênio.
A primeira gravidez em tenra idadeDiminuir a idade da primeira gravidez reduz o risco de câncer de mama porque os ciclos entre a puberdade e a primeira gravidez até o termo parecem os mais perigosos deste ponto de vista. A primeira gravidez a termo atuaria como uma vacina contra o câncer, diferenciando os tecidos, tornando-os menos vulneráveis aos hormônios. A gravidez, portanto, atua como uma vacina contra o estrogênio. Quanto mais cedo ocorrer a primeira gravidez, melhor funcionará.
Amamentação prolongadaA amamentação prolongada (porque colocar os ovários “para dormir” ) reduz o risco. De acordo com o relatório da WCRF , a amamentação traz benefícios independentemente de quando o câncer se desenvolve (pré ou pós- menopausa ).
Evitando terapia hormonal da menopausa (TRH)“O tratamento hormonal para a menopausa agora é considerado um fator de risco para câncer de mama, especialmente quando tomado por mais de 5 anos”, relatou Le Figaro em 2008.
Escolha de estilo de vida Perda de pesoA obesidade e o excesso de peso aumentam o risco de câncer de mama. O professor Pierre Kerbrat (centro Eugène-Marquis, Rennes) estimou em 2008 que a luta contra a obesidade feminina evitaria 13.000 novos casos de câncer de mama por ano na União Europeia.
Exercício físicoDe acordo com o professor Kerbrat, praticar 30 minutos de atividade física, 5 dias por semana, reduziria o número de novos casos em 30% a 40%. O efeito protetor vem tanto do combate à obesidade quanto da ação dos exercícios sobre as secreções hormonais. Estudos americanos também mostraram seu efeito preventivo contra a recorrência da doença.
Reduzindo o consumo de álcoolO risco de câncer de mama aumenta com a ingestão de álcool. O consumo moderado de álcool aumenta o risco em 20% a 30%. Mais precisamente, o risco aumenta em 10% quando o consumo diário de álcool aumenta em 10 g de álcool (ou seja, um copo).
Escolha de comidaEles reduziriam o risco.
- Conduzido por meio de questionários de 334.850 mulheres com idades entre 35 e 70 e incluídas na coorte EPIC (European Prospective Investigation on Cancer and Nutrition) (duração do acompanhamento: 11,5 anos), um estudo datadoabril de 2013mostra que não há ligação entre o consumo de flavonóides e lignana ( fitoestrógenos ) e o risco de câncer de mama, levando-se ou não em consideração o estado da menopausa e o estado dos receptores hormonais .
Os ácidos graxos trans no sangue aumentam o risco de câncer de mama em quase 50%. Os ácidos graxos trans são utilizados em alimentos processados como pães e biscoitos industriais, salgados, bolos, salgadinhos, pizzas e massas industriais.
- O chá verde e / ou soja poderiam (são) ter propriedades protetoras (o que explicaria o fato de que na Europa 1 em cada 12 mulheres desenvolvem esse câncer, contra uma em 80 no Japão, onde esses alimentos são consumidos) .
- Após o aparecimento do câncer de mama, dobrar o consumo de frutas e vegetais não parece diminuir o risco de recorrência.
- A suplementação com ômega 3 foi testada em 2008 para ver se melhorava a quimioterapia.
- Não fazer tratamentos hormonais reduziria o risco de câncer de mama.
- Os tratamentos do tipo SERM ( tamoxifeno , raloxifeno ) reduziriam o risco. No entanto, essas drogas têm efeitos colaterais significativos (aumento no número de doenças tromboembólicas para as duas moléculas, câncer endometrial para tamoxifeno) e sua localização ainda precisa ser determinada.
Tratamentos cirúrgicos "preventivos"
Tratamentos cirúrgicos preventivos foram propostos em mulheres com histórico familiar de câncer de mama com mutação nos genes BRCA1 ou BRCA2. Nessas mulheres, o risco de câncer de mama varia entre 40 e 85% antes dos 80 anos. As propostas cirúrgicas são a remoção de ambas as mamas com ou sem ooforectomia bilateral ou apenas a ooforectomia bilateral.
Estudos observacionais atuais sobre mastectomia bilateral preventiva (MBP) mostram que ela pode reduzir a incidência de câncer de mama e / ou morte, embora esses estudos tenham limitações metodológicas. A satisfação após este procedimento parece ser boa, com o declínio da preocupação com o câncer acompanhada de diminuição da imagem corporal e das sensações sexuais. Em mulheres que tiveram câncer em uma mama, remover a outra mama parece reduzir a incidência do câncer, mas o efeito é incerto na sobrevida em longo prazo devido ao risco contínuo de recorrência ou metástase do câncer original.
Aspectos psicológicos
Descobrir que você tem câncer pode ser muito difícil de aceitar, já que essa notícia há muito é considerada de morte iminente. Além disso, a hospitalização, a cirurgia e os tratamentos adjuvantes mudam profundamente a vida do paciente. Portanto, é essencial fornecer aos pacientes apoio psicológico adequado, o que geralmente envolve a participação em grupos de pacientes que estão passando pelas mesmas provações.
No entanto, os cânceres de mama diagnosticados tardiamente costumam ser mutilantes. Para as mulheres, essa mutilação mamária geralmente corresponde à mutilação psicológica e social. Sendo o seio um dos símbolos mais fortes da feminilidade , algumas mulheres podem vivenciar essa mutilação como uma negação de sua feminilidade e, portanto, de sua personalidade.
O relacionamento do casal muitas vezes sofre as consequências da doença. No período após o tratamento, a paciente ou seu parceiro podem expressar emoções negativas, como reprovação. Esse tipo de situação deve ser levado a sério pelos profissionais, pois pode estar associado a distúrbios psicológicos, como a depressão. Segundo Nicolas Favez, Sarah Ciro Notari, Tania Antonini e Linda Charvoz, é provável que esse tipo de situação apareça nos estágios iniciais da doença, e mesmo quando o prognóstico médico é otimista. Nesse contexto, pode-se oferecer cirurgia reconstrutiva , acompanhada de atendimento psicológico.
O câncer de mama, portanto, não é apenas um problema médico. Tem impacto na vida, no corpo e na autoconfiança. Quando uma mulher recebe o veredicto “câncer de mama”, ela sai do consultório com medo no estômago, com muitas perguntas sobre como será sua vida no futuro. Como falar sobre isso com seus parentes? Como lidar com a queda de cabelo e sobrancelha? Como sair de casa e encarar o olhar dos outros? Como você pode continuar a cuidar de seus filhos? Ela ainda poderá ter algum? Ela vai perder o emprego? O que acontecerá com seu relacionamento com o homem em sua vida? Tantas perguntas, poucas possibilidades de diálogo, tantos tabus. Freqüentemente, as mulheres recorrem à doença e isso é até prejudicial para o sucesso da terapia.
Ainda há muito a fazer para se comunicar adequadamente com os pacientes e seus familiares, mas também para melhorar concretamente o atendimento médico prestado às mulheres e sua qualidade de vida em geral.
Na cultura popular
A comediante Marie Reno apóia ações de conscientização sobre o câncer de mama com sua canção humorística Attention to your boobs! .
Notas e referências
- https://www.francetvinfo.fr/sante/cancer/cancer-du-sein-il-y-a-une-vraie-recrudescence_1815585.html
- André Cicolella, Câncer de mama. Ending the epidemic , ed. Les Petits Matins, 2016.
- (em) PM Ravdin, Cronin KA, Howlader N et al. “ A diminuição da incidência de câncer de mama em 2003 nos Estados Unidos ” , New Eng J Med , 2007; 356: 1670-1674
- "diminuição da incidência de câncer de mama em 2005 e 2006 na França: um fenômeno paradoxal" Boletim Cancer , 2008; 95: 11-5
- (em) Forouzanfar MH, KJ Foreman, Delossantos AM et al. “ Câncer de mama e colo do útero em 187 países entre 1980 e 2010: uma análise sistemática ” , Lancet , 2011
- Boyle e Ferley, 2004
- WCRF - Estatísticas do câncer de mama
- IARC - Folha de dados para câncer de mama
- Fonte Inserm 2008, consultado sobre 2008 10 04
- "Antoine Spire fala com David Khayat para o Le Monde de l'Education" trechos de um artigo publicado em abril de 2006 no Le Monde de l'Education
- "Advanced câncer de mama: as promessas de um novo tratamento" sobre futura-sciences.com
- Instituto de Vigilância em Saúde Pública (InVS) INSERM
- " cancro da mama: para tratamentos menos intensiva " (acedida em 1 r outubro 2015 )
- National Cancer Institute, Breast Cancer, atualização de abril de 2008.
- " Câncer: melhora a sobrevivência na França " , em sante.lefigaro.fr (acessado em 2 de fevereiro de 2016 )
- Wang B, He M, Wang L, Engelgau MM, Zhao W, Wang L. Breast Cancer Screening Between Adult Women in China, 2010. Prev Chronic Dis 2013; 10: 130136. DOI: https://dx.doi.org/10.5888/pcd10.130136
- (em) Nagata, Chisato, " Fators to Consider in the Association Between Soy Isoflavone Intake and Breast Cancer Risk " , J Epidemiol , vol. 20, n o 22009, p. 83-89 ( ISSN 1349-9092 , DOI 10.2188 / jea.JE20090181 , ler online )
- Wooster R, Weber BL. Câncer de mama e ovário . N Engl J Med 2003; 348: 2339-47
- Geral cancro Curso P r JF GARÇA
- Loibl S, Poortmans P, Morrow H, C Denkert, Curigliano L, cancro da mama , Lancet, 2021; 397: 1750-1769
- Isabelle Plo, Corentin Laulier, Fabienne Lebrun, Laurent Gauthier, Fabien Calvo e Bernard Lopez. AKT1 inibe a recombinação homóloga induzindo a retenção citoplasmática de BRCA1 e RAD51 . Pesquisa sobre câncer. 15 de novembro de 2008.
- [Os tratamentos hormonais promoveriam o câncer de mama? CEA comunicado à imprensa]
- Comunicado / Pesquisa da Universidade Joseph-Fourier (Grenoble) ; [CK2: um papel importante na progressão dos tumores mamários] ; 10 de maio de 2012
- Clavel-Chapelon F, Número cumulativo de ciclos menstruais e risco de câncer de mama: resultados do estudo de coorte E3N de mulheres francesas , Cancer Causes and Control, 2002; 13: 831-838
- Beral V, câncer de mama e terapia de reposição hormonal no estudo de um milhão de mulheres , Lancet, 2003; 362: 419-27
- meninas estão chegando à puberdade mais cedo do que nunca
- (em) Merrill RM Fugal S Novilla LB, Raphael ™, " Cancer risk associated with early and late maternal age in first birth " , Gynecol Oncol , Vol. 96, n o 3,2005, p. 583-93. ( PMID 15721398 , DOI j.ygyno.2004.11.038 )
- (pt) Faupel-Badger JM, Arcaro KF, Balkam JJ, Eliassen AH, Sherman ME et al. , " Remodelação pós-parto, lactação e risco de câncer de mama: resumo de um workshop patrocinado pelo National Cancer Institute " , J Natl Cancer Inst , vol. 105, n o 3,2013, p. 166-74. ( PMID 23264680 , PMCID PMC3611853 , DOI 10.1093 / jnci / djs505 , leia online [html] )
- (en) Diamanti-Kandarakis E, Bourguignon JP, Giudice LC, et al. , “ Endocrine-disrupting chemical: an Endocrine Society scientific statement ” , Endocr. Rev. , vol. 30, n o 4,Junho de 2009, p. 293–342 ( PMID 19502515 , PMCID 2726844 , DOI 10.1210 / er.2009-0002 )
- Romain Loury (2015) Por trás do câncer de mama, DDT , 16 de junho de 2015
- "Dr. de Lorgeril - As causas do câncer de mama finalmente identificadas. Como se proteger?"
- Células adiposas e câncer de mama - uma combinação perigosa (de acordo com um comunicado de imprensa do CNRS) 2011/04/05
- Câncer de mama: campanhas de prevenção são chamados para , em Le Figaro , 23 de outubro de 2008, página 11
- Aumento do risco de câncer de mama em mulheres na pós-menopausa com base no ganho de peso
- Béatrice Dirat; Os adipócitos associados ao câncer exibem um fenótipo ativado e contribuem para a invasão do câncer de mama ; Cancer Research, doi: 10.1158 / 0008-5472.CAN-10-3323 Cancer Res 1 de abril de 2011 71; 2455 Resumo )
- B. Dirat et al. Investigação sobre o cancro , 1 st abril 2011
- Estudo que mostra a correlação entre o câncer de mama e o consumo de gorduras animais, datado de 1986
- Estudo sobre fatores identificados de câncer na Espanha
- Ingestão de gordura na dieta e risco de câncer de mama: um estudo de caso-controle na China
- Conclusões de trabalho por INSERM e Institut Gustave-Roussy destinadas a avaliar o papel dos ácidos gordos diferentes sobre o desenvolvimento de cancro da mama, a partir de ensaios de sangue recolhidas 1995-1998 entre 25.000 de 100.000 mulheres seguida, como parte do assim chamado de estudo E3N .
- Fator de crescimento (in) aumenta o risco de câncer
- (in) Leite, produtos lácteos e ingestão de lactose e risco de câncer de ovário: uma meta-análise de estudos epidemiológicos , International Journal of Cancer , vol. 118, edição 2, p. 431-441
- Variação (in) no Fator de crescimento semelhante à insulina do plasma-1 e na proteína 3 de ligação ao fator de crescimento semelhante à insulina: Fatores pessoais e de estilo de vida (Estados Unidos)
- "Relatório Andes, p76 / 210"
- (in) "Consumo de leite cru ou aquecido de diferentes espécies: Uma avaliação dos potenciais benefícios nutricionais e de saúde, p4 / 14
- (in) "Associação do teor de IGF-1 com leite integral, com teor reduzido de gordura e baixo teor de gordura no México"
- Ingestão (in) de produtos lácteos, cálcio e vitamina D e risco de câncer de mama
- (in) Produtos lácteos e risco de câncer de mama
- [PDF] Relatório de álcool eo risco de câncer de rede (60 páginas), Instituto Nacional do Câncer, e Nacre, 2007)
- Xue F, Willett WC, Rosner BA, Hankinson SE, Michels KB, Tabagismo e incidência de câncer de mama , Arch Intern Med, 2011; 171: 125-133
- (en) Lundqvist J, M Norlin, Wikvall K, " 1α, 25-dihidroxivitamina D (3) exerce efeitos específicos do tecido no metabolismo de andrógenos estrogênio " , Biochim Biophys Acta ,janeiro de 2011( PMID 21262387 , DOI 10.1016 / j.bbalip.2011.01.004 )
- (en) Napoli N, Vattikuti S, Ma C, et al. , “ Alta prevalência de baixa vitamina D e queixas musculoesqueléticas em mulheres com câncer de mama ” , Breast J , vol. 16, n o 6,2010, p. 609–16 ( PMID 21070438 , DOI 10.1111 / j.1524-4741.2010.01012.x )
- (em) Grant WB, Peiris AN, " Role of Possible serum 25-hydroxyvitamin D in black-white Health Disparities in the United States " , J Am Med Dir Assoc , Vol. 11, n o 9,novembro de 2010, p. 617-28 ( PMID 21029996 , DOI 10.1016 / j.jamda.2010.03.013 )
- (in) Engel P Fagherazzi G, S Mesrine, Boutron-Ruault MC, Clavel-Chapelon F, "Os efeitos conjuntos da vitamina D na dieta e a exposição ao sol são o risco de câncer de mama: resultados da coorte francesa E3N " , Cancer Epidemiol. Biomarkers Prev. , vol. 20, n o 1,janeiro de 2011, p. 187–98 ( PMID 21127286 , DOI 10.1158 / 1055-9965.EPI-10-1039 )
- Densidade mamográfica (in) e o risco de detecção de câncer de mama e Norman F. Boyd, Helen Guo, Lisa J. Martin, Limei Sun, Jennifer Stone, Eve Fishell, Roberta A. Jong, Greg Hislop, Anna Chiarelli, Salomon Minkin, Martin J. Yaffe, New Eng J Med , 2007; 356: 227-236
- (en) Travis LB, Hill D, Dores GM, Gospodarowicz M, van Leeuwen EF, Holowaty E et al. “ Risco cumulativo de câncer de mama absoluto para mulheres jovens tratadas de linfoma de Hodgkin ” J Natl Cancer Inst . 2005; 97: 1428-37
- (in) Einstein AJ, Henzlova MJ, Rajagopalan S, " Estimating risco de câncer associado à exposição à radiação de angiografia coronária por tomografia computadorizada de 64 cortes " JAMA 2007; 298: 317-323
- (em) Kolstad HA, " Trabalho noturno e risco de câncer de mama e outros cânceres - uma revisão crítica da evidência epidemiológica " Scand J Work Around Health . 2008; 34: 5-22
- Ciclos de luz cronicamente alternados aumentam o risco de câncer de mama em camundongos
- (pt) Wise J, " Trabalhadores noturnos dinamarqueses com câncer de mama por compensação de data " BMJ . 2009; 338: b1152
- (em) Stuebe AM, Willett WC, Fei Xue, Michels KB, " Lactação e incidência de câncer de mama na pré-menopausa ", Arch Intern Med . 2009; 169 (15): 1364-1371
- "A interrupção voluntária da gravidez não aumenta o risco de câncer de mama" (OMS, publicado online em junho de 2000)
- Silva IdS, Stavola BD, McCormack V, Collaborative Group on Pre-Natal Risk Factors and Subsequent Risk of Breast Cancer (2008), “ Birth Size and Breast Cancer Risk: Re-analysis of Individual Participant Data from 32 Studies ” ( Arquivo • Wikiwix • Archive.is • Google • O que fazer? ) (Acessado em 2 de agosto de 2017 ) . PLoS Med 5 (9): e193
- Instituto Nacional contra o Câncer, Câncer de mama em homens .
- Maalej M, Hentati D, Messai T, Kochbati L, El May A, Mrad K, Romdhane KB, Ben Abdallah M, Zouari B. Câncer de mama na Tunísia em 2004: um estudo clínico e epidemiológico comparativo. Bull Cancer. Fev 2008; 95 (2): E5-9.
- Antoniou A, Pharoah PD, Narod S et als. Riscos médios de câncer de mama e ovário associados a mutações BRCA1 ou BRCA2 detectados em séries de casos não selecionados para história familiar: uma análise combinada de 22 estudos , Am J Hum Genet, 2003; 72: 1117-1130
- Robson ME, Chappuis PO, Satagopan J, et al. Uma análise combinada do resultado após o câncer de mama: diferenças na sobrevivência com base no status de mutação BRCA1 / BRCA2 e administração de tratamento adjuvante , Breast Cancer Res 2004; 6: R8-R17
- Rennert G, Bisland-Naggan S, Barnet-Griness O, et al. Resultados clínicos de câncer de mama em portadores de mutações BRCA1 e BRCA2 , N Engl J Med 2007; 357: 115-123
- John EM, Miron A, Gong G e Als. [2007; 298 (24): 2869-2876 Prevalência de portadores da mutação BRCA1 patogênica em 5 grupos raciais / étnicos dos EUA ], JAMA, 2007; 298: 2869-2876
- Antoniou AC, Casadei S, Heikkinen T et al. Risco de câncer de mama em famílias com mutações em PALB2 , N Engl J Med, 2014; 371: 497-506
- Câncer de mama in situ no site da associação para rastreamento de câncer em Meurthe et Moselle, consultado em 13 de janeiro de 2016
- "Breast cancer: the illusions of screening", Coisne S e Lemarchand F., La Recherche , 395, março de 2006: 44-48
- Humphrey LL, Helfand M, Chan BKS, Woolf SH, Triagem de câncer de mama: Um resumo das evidências para a força-tarefa de serviços preventivos dos EUA , Ann Intern Med , 2002: 137: 347-360
- resultados do estudo de dois condados sobre o rastreamento por mamografia não são compatíveis com as estatísticas contemporâneas de câncer de mama oficial sueco Zahl PH, Peter C. Gøtzsche , Andersen JM, Maehlen J. Dan Med Bull. Novembro de 2006; 53 (4): 438-40.
- Berg WA, Blume JD, Cormack JB, Triagem combinada com ultrassom e mamografia vs mamografia isolada em mulheres com risco elevado de câncer de mama JAMA, 2008; 299: 2151-2163
- Leach MO, Boggis CR, Dixon AK et als. Triagem com ressonância magnética e mamografia de uma população do Reino Unido com alto risco familiar de câncer de mama: um estudo de coorte multicêntrico prospectivo (MARIBS) , Lancet, 2005; 365: 1769-78
- Kösters JP, Peter C. Gøtzsche , Autoexame regular ou exame clínico para detecção precoce de câncer de mama , Cochrane Database of Systematic Reviews 2003, Issue 2. Art. Nº: CD003373. DOI: 10.1002 / 14651858.CD003373
- "Niramai usa imagens térmicas e IA para revolucionar o diagnóstico do câncer de mama"
- "Você tubo, termografia mamária"
- "You tube: Mamografia e Imagem Térmica"
- "Ncbi, 2014: Um novo modelo para detecção inteligente de câncer de mama em imagens de termogramas."
- "Março de 2017: Ferramenta de suporte não invasiva para o diagnóstico de câncer de mama usando uma câmera termográfica como sensor"
- "10Systematic Reviews in Pharmacy, Vol 9, Issue 1, jan-dez, 2018, The Effect of Thermography on Breast Cancer Detection"
- "2012, Slate: Breast cancer: a French scandal?"
- "Termografia para detecção de câncer de mama"
- "Imagem infravermelha da mama - Uma visão geral, p18 / 22"
- [artigo - [relacionado] "França-info, 2019: turista britânica descobre câncer de mama ... ao visitar um museu"]
- Warner E, triagem de câncer de mama , N Engl J Med, 2011; 365: 1025-1032
- Miller AB, To T, Baines CJ, Wall C, The Canadian National Breast Screening Study-1: mortalidade por câncer de mama após 11 a 16 anos de acompanhamento: um ensaio de rastreamento randomizado de mamografia em mulheres de 40 a 49 anos , Ann Intern Med, 2002; 137: 305-312
- Moss SM, Cuckle H, Evans A, Johns L, Waller M, Bobrow L, Efeito do rastreamento mamográfico de 40 anos de idade na mortalidade por câncer de mama em 10 anos de acompanhamento: um ensaio clínico randomizado , Lancet, 2006; 368: 2053-2060
- Zackrisson S, Andersson I, Janzon L, Manjer J, Garne JP, Taxa de sobrediagnóstico de câncer de mama 15 anos após o final do ensaio de triagem mamográfica de Malmö: estudo de acompanhamento , BMJ, 2006; 332: 689-92
- Welch HG, Schwartz LM, Woloshin S, Ramificações do rastreamento do câncer de mama: 1 em 4 cânceres detectados por mamografia são pseudocânceres , BMJ, 2006; 332: 727
- Jørgensen KJ, Peter C. Gøtzsche , Sobrediagnóstico em programas de rastreamento de mamografia organizados publicamente: revisão sistemática das tendências de incidência , BMJ, 2009; 339: b2587
- Zahl PH, Maehlen J, Welch HG, A história natural dos cânceres de mama invasivos detectados por mamografia de rastreamento , Arch Intern Med, 2008; 168: 2311-6
- [1] .
- "Um defeito da bactéria Methylobacterium no tecido canceroso da mama"
- "EverZen: Qual é a taxa de sobrevivência do câncer de mama?"
- de Cabarrot E. História natural do câncer de mama. Enciclopédia médico-cirúrgica . Edições científicas e médicas Elsevier SAS, Paris. Gynecology, 865-A-10, 2000.
- Câncer de mama inflamatório: perguntas e respostas no site do National Cancer Institute .
- (em) X. Dai , " Breast cancer intrinsic subtype classificação, uso clínico e tendências futuras " , Am J Cancer Res , vol. 5, n o 10,15 de setembro de 2015, p. 2929–2943 ( ler online ).
- (em) E. Charaffe-Jauffret , " Gene Expression profiling of breast cell lines identificados potenciais novos marcadores basais " , Oncogene , vol. 25,6 de abril de 2006, p. 2273-2284 ( ler online ).
- "A revolução genômica" , 1 min 33 s / 3 min
- "Terapia direcionada 3m39 / 5m33"
- van 't Veer LJ, Dai H, van de Vijver MJ e Als. Perfil de expressão gênica prediz resultado clínico de câncer de mama , Nature, 2002; 415: 530-536
- Paik S, Shak S, Tang G e Als. Um ensaio multigênico para prever a recorrência de câncer de mama de nódulo negativo tratado com tamoxifeno , N Engl J Med, 2004; 351: 2817-2826
- Wang Y, Klijn JG, Zhang Y e Als. Perfis de expressão gênica para prever metástases remotas de câncer de mama primário negativo para linfonodos , Lancet, 2005; 365: 671-679
- Significa MA, Somji S, Lamm DL, Garrett SH, Slovinsky F, Todd JH, Significa DA. A superexpressão da isoforma 3 da metalotioneína está associada a cânceres de mama com prognóstico desfavorável . Am J Pathol 159: 21–26, 2001.
- Nartey N, Cherian MG, Banerjee D. Immunohistochemical localization of metalothionein in human tireoid tumors . Am J Pathol 129: 177–182, 1987.
- Haerslev T, Jacobsen K, Nedergaard L, Zedeler K. Detecção imunohistoquímica de metalotioneína em carcinomas de mama primários e suas metástases em linfonodos axilares. Pathol Res Pract 190: 675–681, 1994. 64.
- Haerslev T, Jacobsen K, Zedeler K. O significado prognóstico da metalotioneína detectável imunohistoquimicamente em carcinomas de mama primários. APMIS 103: 279–285, 1995.
- Fresno M, Wu W, Rodriguez JM, Nadji M. Localization of metalothionein in breast carcinomas. Um estudo imunohistoquímico. Virchows Arch A Pathol Anat Histopathol 423: 215–219, 1993.
- 5ª CONFERÊNCIA INTERNACIONAL DE TRABALHOS DE SIMPÓSIO DE METALLOTIONEÍNA Metalotioneína como biomarcador prognóstico no câncer de mama Boon-Huat Bay, Rongxian Jin, Jingxiang Huang e Puay-Hoon Tan ( “ Resumo ” ( Arquivo • Wikiwix • Archive.is • Google • O que fazer? ) (acessado em 2 de agosto de 2017 ) e “ artigo PDF completo (6 páginas) ” ( Arquivo • Wikiwix • Archive.is • Google • O que fazer? ) (acessado em 2 de agosto de 2017 ) )
- Ioachim E, Tsanou E, Briasoulis E, Batsis Ch, Karavasilis V, Charchanti A, Pavlidis N, Agnantis NJ. Estudo clínico-patológico da expressão de hsp27, pS2, catepsina D e metalotioneína no câncer de mama invasivo primário . Breast 12: 111-119, 2003.
- Surowiak P, Matkowski R, Materna V, Gyorffy B, Wojna A, Pudelko M, Dziegiel P, Kornafel J, Zabel M. A expressão elevada de metalotioneína (MT) no câncer de mama ductal invasivo prediz resistência ao tamoxifeno . Histol Histopathol 20: 1037–1044, 2005.
- [PDF] Site da Organização Nacional dos Sindicatos Liberais de Enfermeiros
- Mansel RE, Fallowfield L, Kissin M et als. Ensaio multicêntrico randomizado de biópsia de linfonodo sentinela versus tratamento axilar padrão em câncer de mama operável: o ensaio ALMANAC , J. Natl Cancer Inst. , 2006; 98: 599-609
- Erica J Weinstein , Jacob L Levene , Marc S Cohen e Doerthe A Andreae , " Anestésicos locais e anestesia regional versus analgesia convencional para prevenir a dor pós-operatória persistente em adultos e crianças ", Cochrane Database of Systematic Reviews ,21 de junho de 2018( ISSN 1465-1858 , PMID 29926477 , PMCID PMC6377212 , DOI 10.1002 / 14651858.cd007105.pub4 , ler online , acessado em 21 de julho de 2020 )
- (en) Clarke M, Collins R, S Darby et al. “Efeitos da radioterapia e das diferenças na extensão da cirurgia para câncer de mama precoce na recorrência local e sobrevida de 15 anos: uma visão geral dos ensaios clínicos randomizados” Lancet 2005; 366: 2087-106
- (en) Henson KE, McGale P, Taylor C, Darby SC. “Mortalidade relacionada à radiação por doenças cardíacas e câncer de pulmão mais de 20 anos após a radioterapia para câncer de mama” British Journal of Cancer 20 de dezembro de 2012 DOI : 10.1038 / bjc.2012.575
- "O câncer pode ser tratado durante a gravidez " (acessado em 2 de outubro de 2015 )
- " Câncer de mama: um exame de sangue para prever o impacto da radioterapia " , na Revista Santé (acessado em 27 de janeiro de 2016 )
- (en) Romond EH, Perez EA, Bryant J et al. “Trastuzumabe mais quimioterapia adjuvante para câncer de mama HER2-positivo operável” N Engl J Med. 2005; 353: 1673-84
- " Medscape France - Informações e recursos médicos para médicos | Medscape France ” , em francais.medscape.com (acessado em 4 de setembro de 2018 )
- (pt-BR) John Wiley & Sons Ltd e The Atrium, Southern Gate , “ Ontruzant é lançado para se tornar o primeiro biossimilar de Herceptin disponível no Reino Unido | Pharmafile ” , em www.pharmafile.com (acessado em 4 de setembro de 2018 )
- (en) Miller K, Wang M, Gralow J et al. “Paclitaxel mais bevacizumab versus paclitaxel sozinho para câncer de mama metastático” N Engl J Med. 2007; 357: 2666-76.
- Resumo do parecer da Haute Autorité de Santé (França), maio de 2011
- (en) Geyer et al. “Lapatinibe mais capecitabina para câncer de mama avançado HER2-positivo” ( Arquivo • Wikiwix • Archive.is • Google • O que fazer? ) (Acessado em 2 de agosto de 2017 ) N Engl J Med. 2006; 355: 2733-43.
- Para Anastrozol , menos câncer endometrial, menos isquemia cerebrovascular, menos trombose venosa profunda, mas mais fraturas e artralgia. Para o Letrozol , menos eventos tromboembólicos venosos, mas mais artralgia, fraturas, problemas cardíacos e colesterol alto
- Colditz, GA e Bohlke, K. (2014), Prioridades para a prevenção primária do câncer de mama. CA: A Cancer Journal for Clinicians, 64: 186–194. doi: 10.3322 / caac.21225
- Programa de Monografias do IARC classifica os anticoncepcionais combinados e a terapia hormonal monopáusica como cancerígenos , Agência Internacional de Pesquisa do Câncer , comunicado à imprensa de 29 de julho de 2005
- (pt) Chavez-MacGregor M Elias SG, Onland-C Moret et al. Risco de câncer de mama na pós-menopausa e número cumulativo de ciclos menstruais , Cancer Epidemiology Biomarkers & Prevention, 2005; 14: 799-804
- "O câncer de mama: campanhas de prevenção são chamados de" Le Figaro , 23 out 2008
- (em) E. Riboli et al ". Populações do estudo European Prospective Investigation on Cancer and Nutrition (EPIC) e coleta de dados ' Nutrição da saúde pública , vol. 5, n o 6B,2002, p. 1113-1124 ( PMID 12639222 , ler online [html] , acessado em 16 de abril de 2013 )
- (in) R. Zamora-Ros et al., " Dietary flavonoid and lignan taking and breast cancer risk selon menopause and hormone receptor status in the European Prospective Investigation into Cancer and Nutrition (EPIC) Study ' Breast cancer research and treatment ,2013( PMID 23572295 , leia online [html] , acessado em 16 de abril de 2013 )
- Conclusão de um estudo de alimentação e vida saudável para mulheres (WHEL), publicado no verão de 2007 no JAMA
- Experimento conduzido pelo INSERM em Tours (fonte: Science et Avenir de abril de 2008)
- Bevers, Therese B, Evidence for Raloxifene as a Breast Cancer Risk Reduction Agent for Postmenopausal Women , JNCCN, 2007; 5: 817-822
- Nelson HD, Smith MB, Griffin JC, Fu R, Uso de medicamentos para reduzir o risco de câncer de mama primário , Ann Intern Med, 2013; 158: 604-614
- (in) Nora E Carbine , Liz Lostumbo Judi Wallace e Henry Ko , " Mastectomia de redução de risco para a prevenção do câncer de mama primário " , Cochrane Database of Systematic Reviews ,5 de abril de 2018( PMID 29620792 , PMCID PMC6494635 , DOI 10.1002 / 14651858.CD002748.pub4 , ler online , acessado em 13 de maio de 2019 )
- (em) Nicolas Favez , Sarah Cairo Notari , Tania Antonini e Linda Charvoz , " Apego e satisfação de torque como preditores de emoção expressa em mulheres enfrentando câncer de mama e seus parceiros no período pós-operatório imediato " , British Journal of Health Psychology , voar. 22, n o 1,1 st fevereiro 2017, p. 169–185 ( ISSN 2044-8287 , DOI 10.1111 / bjhp.12223 , ler online , acessado em 23 de agosto de 2017 )
- " Marie Reno - Pink October - The top of the news - September 27, 2019 - Marie Réno - The top of the news on Rire & Chansons - Rire & Chansons " , em Rire & Chansons.fr (acessado em 7 de outubro de 2019 )
Veja também
Artigos relacionados
- Seios
- cancro do ovário
- Câncer de útero
- Mastectomia , prótese
- Mitoxantrona
- Perturbação cognitiva pós-quimioterapia
- Atossa
- Oncotype DX
- Seintinelles
links externos
- Registros de autoridade :
- Avisos em dicionários gerais ou enciclopédias : Brockhaus Enzyklopädie • Encyclopædia Britannica
- Recursos relacionados à saúde :
- Versão CID-10: 2016
- MalaCards
- Instituto Nacional do Câncer
- NCI Thesaurus
- Orphanet
- (en) Classificação Internacional de Cuidados Primários
- (en) Ontologia de doenças
- (en) DiseasesDB
- ( fr ) Herança mendeliana em humanos
- ( fr ) Herança mendeliana em humanos
- (sv) Internetmedicin
- (en + es) MedlinePlus
- (no + nn + nb) Armazenar medisinske leksikon
- Câncer de mama no site do seguro saúde
- www.cancerdusein.org O site da “Breast Cancer Association, Parlons-en! », Na origem do mês de outubro Rose para aumentar a conscientização sobre a luta contra o câncer de mama e detecção precoce, na França desde 1994
- Câncer de mama no site da Federação Nacional de Luta contra o Câncer
- Categoria de câncer de mama do diretório dmoz
- GRCS, o grupo de pesquisa de câncer de mama do centro de pesquisa CHUM em Montreal
- Rádio Curie Uma webradio informativa dedicada a mulheres com câncer de mama e seus entes queridos